ņä£ļĪĀ
ņĢö ĒÖśņ×ÉļŖö ņĀĢņāüņØĖņŚÉ ļ╣äĒĢ┤ ļ®┤ņŚŁĻĖ░ļŖźņØ┤ ņĀĆĒĢśļÉśņ¢┤ ņ׳ņ¢┤ COVID-19 Ļ░ÉņŚ╝ņØ┤ Ļ│Āņ£äĒŚśĻĄ░ņ£╝ļĪ£ Ļ░£ņØĖ ņ£äņāØņŚÉ ļŹö ņŗĀĻ▓Į ņŹ©ņĢ╝ ĒĢśļ®░, ņ”ØņāüņØ┤ ņ׳ļŖö ņĢö ĒÖśņ×ÉņØś Ļ▓ĮņÜ░ ņĀüĻĘ╣ņĀüņØ┤ļ®░ ņóģĒĢ®ņĀüņØĖ ĒÅēĻ░ĆņÖĆ ņ▓śņ╣śņØś ļīĆņāüņØ┤ ļÉśņ¢┤ņĢ╝ ĒĢ£ļŗż. ĒŖ╣Ē׳ ļæÉĻ▓ĮļČĆļŖö ļśÉĒĢ£ ņøÉļ░£ ļČĆņ£äņØś ĒŖ╣ņä▒ņāü Ļ░ÉņŚ╝ļÉśņŚłņØä Ļ▓ĮņÜ░ ņ¦äņ░░ņØ┤ļéś ņłśņłĀ ņ×Éņ▓┤Ļ░Ć ļ░öņØ┤ļ¤¼ņŖż ņĀäĒīīņØś Ļ│Āņ£äĒŚśĻĄ░ņØ┤ļ®░, ņ╣śļŻī Ēøä ĒØĪņØĖņØ┤ļéś ĒÅÉļĀ┤ņŚÉ ņĘ©ņĢĮĒĢ£ ņāüĒā£ņØ┤ĻĖ░ ļĢīļ¼ĖņŚÉ COVID-19ņŚÉ Ļ░ÉņŚ╝ļÉĀ Ļ▓ĮņÜ░ ĒŖ╣Ē׳ ļŹö ņ£äņżæĒĢ£ Ļ▓ĮĻ│╝ļź╝ ļ│┤ņØ╝ ņłś ņ׳ņ£╝ļ®░, ĻĖ░Ļ┤ĆņĀłĻ░£ņłĀņØ┤ļéś ĻĖ░Ļ┤Ć-ņŗØļÅäļŻ© ļō▒ņØś ĒŖ╣ņłśĒĢ£ ņāüĒÖ®ņØ┤ ņ׳ņ¢┤ ļ│┤ļŗż ņäĖņŗ¼ĒĢ£ ņŻ╝ņØśļź╝ ņÜöĒĢ£ļŗż. Ēśäņ×¼Ļ╣īņ¦Ć ņĀäņäĖĻ│äņĀüņ£╝ļĪ£ ĻĄ¼ņ▓┤ņĀüņØ┤Ļ│Ā ļ¬ģĒÖĢĒĢ£ ņ¦Ćņ╣©ņØĆ ļ¦łļĀ©ļÉśņ¢┤ ņ׳ņ¦Ć ņĢŖņ¦Ćļ¦ī, ļ│Ė Ļ│ĀņŚÉņä£ļŖö ĻĖ░ņĪ┤ņŚÉ ļ│┤Ļ│ĀļÉ£ ļŹ░ņØ┤Ēä░ļōżĻ│╝ ņĄ£ĻĘ╝ ļīĆĒĢ£ņĢöĒĢÖĒÜīņÖĆ ĻĄŁļ”ĮņĢöņä╝Ēä░ņŚÉņä£ ņØśļŻīņ¦äņØä ņ£äĒĢ┤ ļ¦łļĀ©ĒĢ£ COVID-19 ņāüĒÖ®ņŚÉ ĻĖ░ļ░śĒĢ£ ņĢö ĒÖśņ×É ņ¦äļŻīņŚÉ ļīĆĒĢ£ ĻČīĻ│Āņé¼ĒĢŁņØä ĻĖ░ļ░śņ£╝ļĪ£ COVID-19 ņ£ĀĒ¢ēņØś ņāüĒÖ®ņŚÉņä£ ļæÉĻ▓ĮļČĆņĢö ĒÖśņ×ÉņØś ņ¦äļŗ© ļ░Å ņ╣śļŻī ņŗ£ņŚÉ Ļ│ĀļĀżĒĢĀ ņé¼ĒĢŁļōżņŚÉ ļīĆĒĢ┤ņä£ ņĀĢļ”¼ĒĢ┤ļ│┤Ļ│Āņ×É ĒĢ£ļŗż.
ļ│ĖļĪĀ
SARS-CoV-2 infection (COVID-19)ņØś ņäĖĻ│äņĀüņØĖ ļīĆņ£ĀĒ¢ē(Pandemic)Ļ│╝ ņÜ░ļ”¼ļéśļØ╝ ĒśäĒÖ®
2020ļģä 3ņøö 12ņØ╝ ņäĖĻ│äļ│┤Ļ▒┤ĻĖ░ĻĄ¼(World Health Organization, WHO)ļŖö 1968ļģä ĒÖŹņĮ® ļÅģĻ░É, 2009ļģä ņŗĀņóģĒöīļŻ© ņØ┤Ēøä ņäĖ ļ▓łņ¦Ė, ļīĆņ£ĀĒ¢ē(pandemic)ņØä ņäĀņ¢ĖĒĢśĻ│Ā, ņŗĀņóģ ņĮöļĪ£ļéśļ░öņØ┤ļ¤¼ņŖżĻ░ÉņŚ╝ņ”Ø-19 (SARS-CoV-2 infection, Coronal virus disease 2019, ņØ┤ĒĢś COVID-19)Ļ│╝ Ļ┤ĆļĀ©ĒĢśņŚ¼ ņĀä ņäĖĻ│äĻ░Ć ļ¬©ļæÉ ĒĢ®ņŗ¼ĒĢśņŚ¼ ļ▓öĻĄŁĻ░ĆņĀü ņ┤ØļĀźņØä ļŗżĒĢśņŚ¼ ļģĖļĀźĒĢĀ Ļ▓āņØä Ļ░ĢņĪ░ĒĢśņśĆļŗż. COVID-19ļŖö 2019ļģä 12ņøö ņżæĻĄŁ Ēøäļ▓ĀņØ┤ņä▒ ņÜ░ĒĢ£ņŗ£ņŚÉņä£ ļ░£ņāØĒĢśņŚ¼ 2020ļģä 1ņøö 20ņØ╝ ņÜ░ļ”¼ļéśļØ╝ņŚÉņä£ ņ▓½ ĒÖśņ×ÉĻ░Ć ļ░£ņāØĒĢ£ ņØ┤Ēøä ĒŖ╣ņĀĢ ņóģĻĄÉņ¦æļŗ©ņØä ņżæņŗ¼ņ£╝ļĪ£ ĒÅŁļ░£ņĀüņØĖ ņ”ØĻ░ĆņÖĆ ņĀäĒīī/ĒÖĢņé░ņØ┤ ņĀäĻĄŁņĀüņ£╝ļĪ£ ņ¦äĒ¢ēĒĢśņśĆņ£╝ļ®░, 2020ļģä 4ņøö 26ņØ╝ Ēśäņ×¼ ņĀäĻĄŁņĀüņ£╝ļĪ£ ņĢĮ 60ļ¦īļ¬ģņŚÉ ļīĆĒĢ┤ņä£ ņ¦äļŗ©Ļ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢśņśĆņ£╝ļ®░, ĻĘĖ ņżæ ļłäņĀü ĒÖĢņ¦äņ×ÉĻ░Ć 10,728ļ¬ģ, ņé¼ļ¦Øņ×ÉļŖö 242ļ¬ģ, ņÖäņ╣ś Ļ▓®ļ”¼ĒĢ┤ņĀ£ņ×ÉļŖö 8,717ļ¬ģņŚÉ ļŗ¼ĒĢśĻ│Ā ņ׳ļŗż. WHO ĒåĄĻ│äņ×ÉļŻī ņāü, ņĀä ņäĖĻ│ä ĒÖĢņ¦äņ×É ņĢĮ 278ļ¦īļ¬ģ, ņé¼ļ¦Øņ×É ņĢĮ 19ļ¦īļ¬ģ(https://covid19.who.int)ņŚÉ ļŗ¼ĒĢśĻ│Ā ņ׳ņ£╝ļ®░, ņĀäņ▓┤ņĀüņ£╝ļĪ£ 20~30% ņĀĢļÅäĻ░Ć ņżæņ”Ø Ļ░ÉņŚ╝ņØä ļ│┤ņśĆņ£╝ļ®░, ņ╣śļ¬ģļźĀņØĆ 1.4~7.2%ļĪ£ ļ│┤Ļ│ĀļÉśņŚłļŗż. 1) ĒŖ╣Ē׳ 70ņäĖ ņØ┤ņāüņØś Ļ│ĀļĀ╣ņØ┤Ļ▒░ļéś ĻĖ░ņĀĆņ¦łĒÖśņØ┤ ņ׳ļŖö ĒÖśņ×ÉņŚÉņä£ļŖö ņé¼ļ¦ØļźĀņØ┤ 8.0~22.5%Ļ╣īņ¦Ć ļ│┤Ļ│ĀļÉ£ ļ░ö ņ׳ļŗż. 2)
ĒÖśņ×É ļīĆļČĆļČäņØ┤ Ļ▓Įņ”ØņØ┤ņ¦Ćļ¦ī, ņ”ØņāüņØ┤ Ļ▓Įļ»ĖĒĢ£ ļ░£ņāØ ņ┤łĻĖ░ļČĆĒä░ ņĀäĒīīĻ░Ć ņØ╝ņ¢┤ļéśļŖö ĒŖ╣ņ¦ĢņØ┤ ņ׳ņ¢┤ ņ¦ĆņŚŁņé¼ĒÜīļĪ£ ĻĖēĻ▓®Ē׳ ĒÖĢņé░ļÉśņŚłĻ│Ā Ļ│ĀļĀ╣ņØ┤ļéś ĻĖ░ņĪ┤ņŚÉ ļŗżņ¢æĒĢ£ ĻĖ░ņĀĆņ¦łĒÖśņ£╝ļĪ£ ņØĖĒĢ┤ ļ®┤ņŚŁņØ┤ ņĀĆĒĢśļÉ£ ĒÖśņ×ÉļōżņØĆ Ļ░ÉņŚ╝ņØś ĒÖĢļźĀņØ┤ļéś ņżæļō▒ļÅäĻ░Ć ļåÆņĢä, ņ▓½ ĒÖśņ×É ļ░£ņāØ Ēøä ĒĢ£ ļŗ¼ņŚ¼ ļ¦īņŚÉ ņÜ░ļ”¼ļéśļØ╝ Ļ░ÉņŚ╝ļ│æ ņ£äĻĖ░Ļ▓Įļ│┤ ņłśņżĆņØĆ ŌĆśĻ▓ĮĻ│äŌĆÖņŚÉņä£ ŌĆśņŗ¼Ļ░üŌĆÖņ£╝ļĪ£ ņĄ£Ļ│Ā ņłśņżĆĻ╣īņ¦Ć ņāüĒ¢ź ļÉśņŚłĻ│Ā, ĻĄŁļ»╝ Ļ░£Ļ░£ņØĖņØś Ļ▒┤Ļ░Ģ ļ¼ĖņĀ£ļź╝ ļäśņ¢┤ņä£, ņ¦ĆņŚŁļ│ä ņØśļŻīņ¦ä, ņØśļŻīņŗ£ņäż ļō▒ņØś ņØśļŻīņ×ÉņøÉ Ļ│ĄĻĖēĻ│╝ ļ░░ļČä ļ¼ĖņĀ£, ļ¦łņŖżĒü¼ ņé¼ņ×¼ĻĖ░, ļ░®ņŚŁņØä ņ£äĒĢ£ ŌĆśņé¼ĒÜīņĀü Ļ▒░ļ”¼ļæÉĻĖ░ŌĆÖļĪ£ ņØĖĒĢ£ ņé¼ĒÜī Ļ▓ĮņĀ£ņĀü ĒÖ£ļÅÖ ņ£äņČĢņŚÉ ļö░ļźĖ ņ£äĻĖ░, Ļ░ÉņŚ╝ļ│æ ļČłņĢłņŚÉ ļö░ļźĖ Ē£┤ņøÉ, Ē£┤ĻĄÉ ņĪ░ņ╣ś ļō▒ ļŗżņ¢æĒĢ£ ļ¼ĖņĀ£ļōżņØ┤ ļ│ĄĒĢ®ņĀüņ£╝ļĪ£ ļ░£ņāØĒĢśņŚ¼ ņé¼ĒÜī ņĀäļ░śņŚÉ ņ¦ĆļīĆĒĢ£ ņśüĒ¢źņØä ņŻ╝Ļ│Ā ņ׳ļŗż.
COVID-19ņÖĆ ļæÉĻ▓ĮļČĆņĢö
ņĢö ĒÖśņ×ÉļōżņØĆ ņĢö ņ×Éņ▓┤ ļ┐Éļ¦ī ņĢäļŗłļØ╝, ņłśņłĀņØ┤ļéś ĒĢŁņĢöļ░®ņé¼ņäĀņ╣śļŻīļĪ£ ņØĖĒĢ┤ ņĀäņŗĀņĀüņØĖ ļ®┤ņŚŁļĀźņØ┤ ņĀĢņāüņØĖņŚÉ ļ╣äĒĢśņŚ¼ ņĢĮĒÖöļÉ£ ņāüĒā£ņØ┤ļ»ĆļĪ£, ļ╣äļŗ© SARS-CoV-2 ļ┐Éļ¦ī ņĢäļŗłļØ╝, ļŗżņ¢æĒĢ£ ņóģļźśņØś Ļ░ÉņŚ╝ņŚÉ ņĘ©ņĢĮĒĢśļŗżĻ│Ā ĒĢĀ ņłś ņ׳ļŗż. 2) ĻĘĖļ¤¼ļ»ĆļĪ£ ļæÉĻ▓ĮļČĆņĢö ĒÖśņ×ÉļōżņØ┤ ļ░öņØ┤ļ¤¼ņŖżņŚÉ ļģĖņČ£ļÉśņŚłņØä ļĢī Ļ░ÉņŚ╝ņŚÉ ņØ┤ĒÖśļÉĀ ĒÖĢļźĀņØ┤ ļŹö Ēü¼ļŗżļŖö Ļ▓āņØĆ ņēĮĻ▓ī ņ£ĀņČöĒĢĀ ņłś ņ׳ļŗż. ņĀ£ĒĢ£ņĀüņØĖ ņ┤łĻĖ░ ļ│┤Ļ│ĀņśĆņ¦Ćļ¦ī, ņżæĻĄŁņØś 575Ļ░£ ļ│æņøÉņØś 1590 SARS-CoV-2 Ļ░ÉņŚ╝ ņ”ØļĪĆņŚÉ ļīĆĒĢśņŚ¼ ļČäņäØĒĢ£ ņŚ░ĻĄ¼ņØś Ļ▓░Ļ│╝ļź╝ ļ│┤ļ®┤, 18ļ¬ģņØś ĒÖśņ×É(ņĢĮ 1%)Ļ░Ć ņĢö ĒÖśņ×ÉņśĆņ£╝ļ®░, ņØ┤ļŖö ņĀäņ▓┤ņØĖĻĄ¼ļīĆļ╣ä ļåÆņØĆ ļ╣äņ£©(0.29%, 2015ļģä ĒåĄĻ│ä ĻĖ░ņżĆ)ņØ┤ņŚłļŗż. ĻĘĖņżæ 28%Ļ░Ć ĒÅÉņĢö ĒÖśņ×ÉņśĆĻ│Ā, 25%ļŖö ĒĢ£ ļŗ¼ ņØ┤ļé┤ņŚÉ ņłśņłĀ Ēś╣ņØĆ ĒĢŁņĢöļ░®ņé¼ņäĀņ╣śļŻīļź╝ ļ░øņØĆ ĒÖśņ×ÉļōżņØ┤ņŚłņ£╝ļ®░, ņØ┤ ĒÖśņ×ÉļōżņØĆ ņĀĢņāüņØĖņŚÉ ļ╣äĒĢ┤ņä£ ņĢĮ 3.6ļ░░ ļŹö COVID-19ņØś ņŗ¼Ļ░üĒĢ£ ĒĢ®ļ│æņ”Ø(ICU ņ×ģņŗż, ņØĖĻ│ĄĒśĖĒØĪĻĖ░ ņé¼ņÜ®, ņé¼ļ¦Ø)ņØä ļÅÖļ░śĒĢśņśĆļŗż(hazard ratio 3.56, 95% CI 1.65-7.69). 3) ņ£ä ņŚ░ĻĄ¼ļź╝ ņ¦äĒ¢ēĒĢ£ ņĀĆņ×ÉļōżņØĆ 1) ņåīņ£ĀĒ¢ē(endemic) ņ¦ĆņŚŁņŚÉņä£ļŖö ļ│┤ņĪ░ĒĢŁņĢöĒÖöĒĢÖņÜöļ▓Ģ(adjuvant chemotherapy)ņØ┤ļéś ļ╣äĻĄÉņĀü ņ¦äĒ¢ēņØ┤ ļ╣Āļź┤ņ¦Ć ņĢŖņØĆ ņĢöņŚÉ ļīĆĒĢ£ ņĀĢĻĘ£ ņłśņłĀņØĆ ņŚ░ĻĖ░ĒĢśļŖö Ļ▓āņØä ĻČīĻ│ĀĒĢśņśĆĻ│Ā, 2) Ēśäņ×¼ Ēł¼ļ│æĒĢśĻ│Ā ņ׳ļŖö ĒÖśņ×É Ēś╣ņØĆ ņĢö ņāØņĪ┤ņ×Éļź╝ ņ£äĒĢ£ ļŹö Ļ░ĢļĀźĒĢ£ Ļ░£ņØĖ ļ│┤ĒśĖ ĻĘ£ņĀĢņØ┤ ļ¦īļōżņ¢┤ņĀĖņĢ╝ ĒĢ£ļŗżĻ│Ā ĒĢśņśĆļŗż. ļśÉĒĢ£ 3) ņĢö ĒÖśņ×ÉĻ░Ć SARS-CoV-2ņŚÉ Ļ░ÉņŚ╝ļÉśņŚłņØä ļĢī, ĒŖ╣Ē׳ Ļ│ĀļĀ╣ņØ┤Ļ▒░ļéś ĻĖ░ņĀĆņ¦łĒÖśņØ┤ ņ׳ļŖö ĒÖśņ×ÉļōżņŚÉĻ▓īļŖö ņØ╝ļ░śņĀüņØĖ Ļ▓ĮņÜ░ļ│┤ļŗż ļŹö ņ¦æņżæņĀüņØĖ Ļ░Éņŗ£ļéś ņ╣śļŻīļź╝ Ļ│ĀļĀżĒĢ┤ņĢ╝ ĒĢ£ļŗżĻ│Ā ņŻ╝ņןĒĢśņśĆļŗż. ņØ┤Ēøä Zhang ļō▒ņØ┤ ņĢö ĒÖśņ×ÉņŚÉ ļīĆĒĢ£ COVID-19ņØś ņ£äĒŚśņä▒ņØä ļČäņäØĒĢ£ Ļ▓░Ļ│╝, 1276ļ¬ģņØś COVID-19 ĒÖśņ×É ņżæ 28ļ¬ģ(2.2%)ņØ┤ Ļ│ĀĒśĢņĢöĒÖśņ×É(ņŗØļÅä, Ļ░ä, ņ£ä, ļ╣äņØĖĻ░ĢņĢö)ņśĆĻ│Ā, ņé¼ļ¦ØļźĀņØĆ ņĀäņ▓┤ COVID-19 ĒÖśņ×É ņé¼ļ¦ØļźĀņØś ņĢĮ 10ļ░░ņŚÉ ĒĢ┤ļŗ╣ĒĢśļŖö 28.6%ļĪ£ ļ│┤Ļ│ĀĒĢśņśĆļŗż. ļśÉĒĢ£ ņØ┤ ņŚ░ĻĄ¼ņŚÉņä£ ņĄ£ĻĘ╝ 2ņŻ╝ ņØ┤ļé┤ņØś ĒĢŁņĢöĒÖöĒĢÖņÜöļ▓Ģ, ļ░®ņé¼ņäĀņ╣śļŻī, ļ®┤ņŚŁņ╣śļŻī ļō▒ņØś ĒĢŁņĢöņ╣śļŻīņØś ņŗ£Ē¢ē ņŚ¼ļČĆĻ░Ć ņé¼ļ¦ØņØä ĒżĒĢ©ĒĢ£ ņżæņ”Ø COVID-19Ļ░ÉņŚ╝ņØä ņśłņĖĪĒĢśļŖö ļŹ░ ļ¦żņÜ░ ņżæņÜöĒĢ£ ņØĖņ×ÉņØĖ Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀĒĢśņśĆļŗż. ļ¼╝ļĪĀ ņ£äņØś ņŚ░ĻĄ¼ļōżņØĆ ļ¬©ļæÉ ņżæĻĄŁņŚÉ ĻĄŁĒĢ£ĒĢśņŚ¼ ļČäņäØĒĢ£ Ļ▓āņØ┤Ļ│Ā, ņżæņ”Ø Ļ░ÉņŚ╝ņØä ņżæĒÖśņ×Éņŗż ņ×ģņŗż, ņé¼ļ¦ØĻ│╝ Ļ░ÖņØ┤ ĻĘ╣ĒĢ£ņĀüņØĖ ņāüĒÖ®ņ£╝ļĪ£ļ¦ī ņĀĢņØśĒĢśņśĆļŗżļŖö ņĀÉ, ņāüļīĆņĀüņ£╝ļĪ£ ļ®┤ņŚŁņØ┤ ļ│┤ļŗż ņ¢ĄņĀ£ļÉśņ¢┤ Ļ░ÉņŚ╝ņä▒ ņ¦łĒÖśņØś Ļ▓ĮĻ│╝Ļ░Ć ļ│┤ļŗż ņŗ¼Ļ░üĒĢĀ ņłś ņ׳ļŖö ĒśłņĢĪņĢöņØä ļ░░ņĀ£ĒĢśĻ│Ā Ļ│ĀĒśĢņĢöņŚÉ ļīĆĒĢ┤ņä£ļ¦ī ļČäņäØĒĢśņśĆļŗżļŖö ņĀÉ ļō▒ņŚÉņä£ ĒĢ┤ņäØņŚÉ ņŻ╝ņØśļź╝ ĒĢ┤ņĢ╝ ĒĢśņ¦Ćļ¦ī, ļČäļ¬ģĒĢ£ Ļ▓āņØĆ ņĢö ĒÖśņ×ÉļōżņØĆ COVID-19ņŚÉ ļŹö ņĘ©ņĢĮĒĢĀ Ļ▓āņ£╝ļĪ£ ņśłņāüļÉśļ®░, ļīĆņ£ĀĒ¢ē ņāüĒÖ®ņŚÉņä£ ĒÖśņ×ÉņØś ņ╣śļŻīņÖĆ Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ņŚÉ ņ׳ņ¢┤ņä£ COVID-19 ņāüĒÖ®ņØä Ļ│ĀļĀżĒĢ┤ņĢ╝ ĒĢ£ļŗżļŖö Ļ▓āņØ┤ļŗż. ņĀüņ¢┤ļÅä ņĢö ĒÖśņ×ÉļōżņØś ņé¼ĒÜīņĀü Ļ▒░ļ”¼ļæÉĻĖ░ļéś ņ×ÉĻ░ĆĻ▓®ļ”¼ņØś ĻĖ░ņżĆņØĆ ņØ╝ļ░śņØĖļ│┤ļŗż ļŹö ņŚäĻ▓®ĒĢśĻ▓ī ņĀüņÜ®ĒĢ┤ņĢ╝ ĒĢśļ®░, COVID-19 Ļ░ÉņŚ╝ņØ┤ ņØśņŗ¼ļÉśļŖö Ļ▓ĮņÜ░ņŚÉļŖö ļ░öņØ┤ļ¤¼ņŖż ņ¦äļŗ© Ļ▓Ćņé¼, ĒØēļČĆ ļ░®ņé¼ņäĀ ņ┤¼ņśü ļō▒ ņŗĀņåŹĒĢ£ ĒÅēĻ░ĆĻ░Ć ņØ┤ļŻ©ņ¢┤ņĀĖņĢ╝ ĒĢ£ļŗż. ņŗżņĀ£ļĪ£ ņĄ£ĻĘ╝ ĻĄŁļé┤ņŚÉņä£ļÅä ĒÅÉļĀ┤ ņ”ØņäĖļĪ£ ņØæĻĖēņŗżņØä ņ░ŠņØĆ 74ņäĖ ļé©ņä▒ ņĢö ĒÖśņ×ÉĻ░Ć COVID-19 ĒÖĢņ¦ä ĒīÉņĀĢņØä ļ░øņĢśļŖöļŹ░, ņØ┤ ĒÖśņ×ÉļŖö 1ņŻ╝ ņĀä ņ×ģņøÉĒ¢łļŹś Ļ▓āņ£╝ļĪ£ ĒÖĢņØĖļÉśņŚłĻ│Ā, ļ░ĆņĀæ ņĀæņ┤ēņ×ÉņŚÉ ļīĆĒĢ£ Ļ▓Ćņé¼ Ļ▓░Ļ│╝ ļŗżļźĖ ņĢö ĒÖśņ×É, ļśÉ ļŗżļźĖ ņ×ģņøÉĒÖśņ×ÉņÖĆ ļ│┤ĒśĖņ×É, ņØśļŻīņ¦ä 7ļ¬ģļÅä Ļ░ÉņŚ╝ļÉ£ Ļ▓āņ£╝ļĪ£ ĒÖĢņØĖļÉśņ¢┤ ņĢö ĒÖśņ×É Ļ░ÉņŚ╝ņØś ņŗ¼Ļ░üņä▒ņŚÉ ļīĆĒĢ┤ņä£ ņāüĻĖ░ĒĢ£ ļ░ö ņ׳ņ¢┤ Ēśäņ×¼ ņŗØĒÆłņØśņĢĮĒÆłņĢłņĀäņ▓śņÖĆ ņ¦łļ│æĻ┤Ćļ”¼ļ│ĖļČĆļÅä ŌĆśņĮöļĪ£ļéś19 ņśłļ░®ņØä ņ£äĒĢ£ ļ¦łņŖżĒü¼ ņé¼ņÜ® ĻČīĻ│Āņé¼ĒĢŁŌĆÖņŚÉņä£ ļ®┤ņŚŁņ¢ĄņĀ£ņĀ£ ļ│ĄņÜ® ĒÖśņ×É, ĒĢŁņĢöņ╣śļŻī ņĢö ĒÖśņ×É ļō▒ Ļ▒┤Ļ░ĢņĘ©ņĢĮĻ│äņĖĄņØś Ļ▓ĮņÜ░ ļ│┤Ļ▒┤ņÜ® ļ¦łņŖżĒü¼ļź╝ ļ░śļō£ņŗ£ ņ░®ņÜ®ĒĢśļÅäļĪØ ĻČīĻ│ĀĒ¢łļŗż. 4)
COVID-19 ļīĆņ£ĀĒ¢ē ņāüĒÖ®ņŚÉņä£ņØś ņĢłņĀäĒĢ£ ļæÉĻ▓ĮļČĆņĢö ņ╣śļŻīņØś ņ¢┤ļĀżņøĆ
SARS-CoV-2 ļ░öņØ┤ļ¤¼ņŖżļŖö ņ×Āļ│ĄĻĖ░ļŖö 5ņØ╝ņØ┤Ļ│Ā 14ņØ╝ ņØ┤ļé┤ņŚÉ 99% ĒÖśņ×ÉņŚÉņä£ ņ”ØņāüņØä ņ£Āļ░£ĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĪīļŗż. 5) ĻĘĖļ¤¼ļéś ņ×Āļ│ĄĻĖ░ ĻĖ░Ļ░äņŚÉļÅä ņĀäņŚ╝ļĀźņØ┤ ņ׳ņ£╝ļ®░, 7~13%ņŚÉņä£ļŖö ņ”ØņāüņØ┤ ņĀäĒśĆ ņŚåĻ▒░ļéś ļ»Ėļ»ĖĒĢśņŚ¼ ņØśņŗ¼ĒĢśĻĖ░Ļ░Ć ņ¢┤ļĀżņøī ļ░®ņŚŁņŚÉ ņ¢┤ļĀżņøĆņØä Ļ▓¬Ļ│Ā ņ׳ļŖö ņŗżņĀĢņØ┤ļŗż. ļśÉĒĢ£ ņĀÉņĀÉ Ļ░£ņäĀļÉśĻ│Ā ņ׳ĻĖ┤ ĒĢśņ¦Ćļ¦ī, ļ░öņØ┤ļ¤¼ņŖż ņ¦äļŗ© Ļ▓Ćņé¼ ņ×Éņ▓┤ļÅä ņ£äņØīņä▒ņØ┤ 3~68%Ļ╣īņ¦Ć ļåÆĻ▓ī ļ│┤Ļ│ĀļÉśņ¢┤, 1ņ░© Ļ▓Ćņé¼ņŚÉņä£ ņØīņä▒ņØ┤ ļéśņÖöņ£╝ļéś, 2ņ░© Ēś╣ņØĆ ņłśņ░©ļĪĆ Ļ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢ£ ļŗżņØīņŚÉņĢ╝ ņ¢æņä▒ņ£╝ļĪ£ ļ│┤Ļ│ĀļÉ£ Ļ▓ĮņÜ░ļÅä ņ׳ļŗż.
ļśÉĒĢ£ SARS-CoV-2 ļ░öņØ┤ļ¤¼ņŖżļŖö ļ╣äĻ░Ģ, ļ╣äņØĖļæÉ, ņØĖļæÉ ļō▒ ļæÉĻ▓ĮļČĆņĢöņØś ņŻ╝ņÜö ņøÉļ░£ļČĆņ£äņŚÉņä£ ņ”ØņŗØĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳Ļ│Ā, ļ¼┤ņ”ØņāüņØĖ ĒÖśņ×ÉļōżļÅä ņŗżņĀ£ļĪ£ ļæÉĻ▓ĮļČĆ ļČĆņ£äņŚÉņä£ ļåÆņØĆ ļ░öņØ┤ļ¤¼ņŖż ņŚŁĻ░Ćļź╝ ĒÖĢņØĖĒĢĀ ņłś ņ׳ļŗż. ņØ┤ļ¤¼ĒĢ£ ļ░öņØ┤ļ¤¼ņŖżļŖö ņĄ£ņåī 3ņŗ£Ļ░ä ņØ┤ņāü ņŚÉņ¢┤ļĪ£ņĪĖ ĒśĢĒā£ļĪ£ Ļ│ĄĻĖ░ ņżæņŚÉ ļé©ņĢäņä£ ņĀäņŚ╝ņØä ņ£Āļ░£ĒĢĀ ņłś ņ׳ļŗż. 6) ņłśņłĀņØä ņ£äĒĢ┤ ĒĢäņÜöĒĢ£ ĻĖ░ļÅäņéĮĻ┤Ć ļ░Å ņĀäņŗĀļ¦łņĘ©ļŖö ļīĆĒæ£ņĀüņ£╝ļĪ£ ņŚÉņ¢┤ļĪ£ņĪĖņØä ņ£Āļ░£ĒĢśļŖö ņłĀĻĖ░ņØ┤ļ®░, ļæÉĻ▓ĮļČĆņĢö ņłśņłĀņØĆ ļĀłļ╣łĒŖ£ļĖī(Levin-tube) ņéĮņ×ģ, ĻĖ░Ļ┤ĆņĀłĻ░£ņłĀ, ļŗżņ¢æĒĢ£ Ļ│ĄĻ░äņØś ņØīņĢĢĒØĪņØĖ, ņĀäĻĖ░ņåīņ×æĻĖ░, ņŚÉļäłņ¦Ć ņןļ╣ä(ultrasonic or advanced bipolar based)ņØś ņé¼ņÜ® ļō▒ ļīĆļČĆļČäņØś ņłĀĻĖ░ņŚÉņä£ ņ¦ĆņåŹņĀüņ£╝ļĪ£ ņŚÉņ¢┤ļĪ£ņĪĖņØ┤ ļ░£ņāØĒĢśĻ▓ī ļÉ£ļŗż. ļ¼╝ļĪĀ ĒśłņĢĪņŚÉļÅä ļ░öņØ┤ļ¤¼ņŖżĻ░Ć ņł£ĒÖśĒĢĀ ņłś ņ׳ņ¦Ćļ¦ī, upper aerodigestive tract (UADT)ņŚÉ ļīĆĒĢ£ ņłśņłĀņØ┤ ņĢäļŗī Ļ▓ĮļČĆņĀłņĀ£ņłĀ(neck dissection), ņØ┤ĒĢśņäĀ ņĀłņĀ£ņłĀ(parotidectomy), Ļ░æņāüņäĀ ņĀłņĀ£ņłĀ(thyroidectomy)Ļ│╝ Ļ░ÖņØĆ Ļ▓ĮņÜ░ļŖö ĒŖ╣ļ│äĒ׳ ļ░öņØ┤ļ¤¼ņŖż ņĀäĒīīņØś Ļ│Āņ£äĒŚśĻĄ░ņØ┤ļØ╝Ļ│Ā ĒĢśĻĖ░ļŖö ņ¢┤ļĀĄļŗż.
ļśÉĒĢ£ ņŗżņĀ£ ņłśņłĀņØä ņŗ£Ē¢ēĒĢĀ ļĢī, ņĀüņĀłĒĢ£ Ļ░£ņØĖļ│┤ĒśĖņןļ╣ä(personal protective equipment, PPE)ļź╝ Ļ░¢ņČöļŖö Ļ▓āņØĆ ĒśäņŗżņĀüņ£╝ļĪ£ ņēĮņ¦Ć ņĢŖļŗż. ļæÉĻ▓ĮļČĆņĢö ņłśņłĀņØś ļé£ņØ┤ļÅäņÖĆ ļ│Ąņ×Īņä▒, ļĢīļĢīļĪ£ ņ£Āļ”¼Ēö╝ĒīÉņØä ņØ┤ņÜ®ĒĢ£ ņ×¼Ļ▒┤ņłśņłĀņØś ĒĢäņÜöņä▒ ļō▒ņØä Ļ│ĀļĀżĒĢśņśĆņØä ļĢī, ņØ┤ļ¤¼ĒĢ£ ņ¢┤ļĀżņøĆņØĆ Ļ▓░ĻĄŁ ņóģņ¢æĒĢÖņĀüņØĖ ņśłĒøäņŚÉļÅä ņŚ░Ļ▓░ļÉśņ¢┤ ĒÖśņ×ÉņŚÉĻ▓ī ļśÉļŗżļźĖ ņ£äĒŚśņØä ņĢłĻ▓©ņżĆļŗżĻ│Ā ĒĢĀ ņłś ņ׳ļŗż. ĻĘĖļ¤¼ļ»ĆļĪ£, COVID-19 ļīĆņ£ĀĒ¢ēņØś ņāüĒÖ®ņŚÉņä£ļŖö ļæÉĻ▓ĮļČĆņĢö ņłśņłĀņŚÉ ļīĆĒĢśņŚ¼ ļ¦żņÜ░ ņŗĀņżæĒĢśĻ▓ī ņäĀĒāØĒĢśņŚ¼ ņ¦äĒ¢ēĒĢĀ ĒĢäņÜöĻ░Ć ņ׳ļŗż.
ļ¼┤ņ”ØņāüņØś ņ┤łĻĖ░ ļæÉĻ▓ĮļČĆņĢöņŚÉņä£ ņĀĢĻĘ£ņłśņłĀņØä ņ¦ĆņŚ░ĒĢśļŖö ļ¼ĖņĀ£ņŚÉ ļīĆĒĢ┤ņä£ļŖö, ĒāĆņĢöņóģ, ņśłņ╗©ļīĆ ņĀĢĻĖ░Ļ▓Ćņ¦äņŚÉņä£ ņÜ░ņŚ░Ē׳ ļ░£Ļ▓¼ļÉ£ ļ¼┤ņ”ØņāüņØś ņ┤łĻĖ░ņ£Āļ░®ņĢö(stage I or II)ņŚÉ ļīĆĒĢ┤ņä£ļŖö Ļ░ÉņŚ╝ņØś ņ£ĀĒ¢ēņØ┤ ņĪ░ņĀłļÉĀ ļĢīĻ╣īņ¦Ć ņĄ£ļīĆ 60ņØ╝ņĀĢļÅä ņŚ░ĻĖ░ĒĢśļŖö Ļ▓āņØĆ Ļ░ĆļŖźĒĢ£ Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśņ¢┤ ņ׳ņ¦Ćļ¦ī, 7) ļæÉĻ▓ĮļČĆņĢöņŚÉ ļīĆĒĢ┤ņä£ļŖö ļ│┤Ļ│ĀļÉ£ ļ░öĻ░Ć ņŚåņ¢┤ Ļ▓░ņĀĢņØś ĻĘ╝Ļ▒░Ļ░Ć ņĀ£ĒĢ£ņĀüņØ┤ļŗż. ļśÉĒĢ£ Ļ░ÉņŚ╝ļ│æņØś ņ£ĀĒ¢ēņØ┤ ņ¢ĖņĀ£Ļ╣īņ¦Ć ņ¦ĆņåŹļÉĀ ņ¦Ć ņĢī ņłś ņŚåļŗżļŖö ļČłĒÖĢņŗżņä▒ņ£╝ļĪ£ ņØĖĒĢ┤ ņ¢ĖņĀ£Ļ╣īņ¦Ć ņŚ░ĻĖ░ĒĢĀ Ļ▓āņØĖņ¦Ć Ļ▓░ņĀĢĒĢśļŖö Ļ▓āņØĆ ļ¦żņÜ░ ņ¢┤ļĀĄļŗż. 8) ļæÉĻ▓ĮļČĆņĢöņŚÉ ļīĆĒĢ£ ļŗżņ¢æĒĢ£ ņŚ░ĻĄ¼ņŚÉņä£ ņøÉļ░£ļČĆņ£äņØś Ēü¼ĻĖ░ņÖĆ ņ£äņ╣śņŚÉ Ļ┤ĆĻ│äņŚåņØ┤ ļīĆļץ 1~3Ļ░£ņøö ņé¼ņØ┤ņŚÉ ņøÉļ░£ņóģņ¢æ Ēś╣ņØĆ Ļ░Ćņן Ēü░ ļ”╝ĒöäņĀł ņĀäņØ┤ņØś Ēü¼ĻĖ░Ļ░Ć ņĢĮ 2ļ░░Ļ░Ć ļÉśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż. ĻĘĖļ¤¼ļ»ĆļĪ£ ņØ╝ļ░śņĀüņØĖ ņāüĒÖ®ņŚÉņä£ ņĀĆņ×Éļź╝ ĒżĒĢ©ĒĢ£ ļæÉĻ▓ĮļČĆņĢö ņłśņłĀ ņ¦æļÅäņØśļŖö ĒÖśņ×ÉĻ░Ć ņ¦äļŗ© Ēøä, ņĢäļ¼┤ļ”¼ ļŖ”ņ¢┤ļÅä ĒĢ£ ļŗ¼ ņØ┤ļé┤ņŚÉļŖö ņ╣śļŻīĻ░Ć ņŗ£ņ×æļÉĀ ņłś ņ׳ļÅäļĪØ ļČĆļŗ©ĒĢ£ ļģĖļĀźņØä ĒĢ£ļŗż. ĻĘĖļ¤¼ļéś ņĄ£ĻĘ╝ņŚÉļŖö COVID-19 ņĀäĒīīļź╝ ļ¦ēĻĖ░ņ£äĒĢ┤ ņĀĢņ▒ģņĀüņ£╝ļĪ£ ņŗ£Ē¢ēĒĢśļŖö ŌĆśņé¼ĒÜīņĀü Ļ▒░ļ”¼ļæÉĻĖ░ŌĆÖļĪ£ ņØĖĒĢśņŚ¼ ĒÖśņ×ÉņØś ņ¦äļŻīņśłņĢĮņØ╝ņĀĢ ņĘ©ņåī, ņłśņłĀņŚ░ĻĖ░, ņ×ģņøÉņ¦ĆņŚ░ ļ░Å ļŗżĒĢÖņĀ£ĒīĆņØś ĒÜīņØś ņØ╝ņĀĢ ņĘ©ņåī Ēś╣ņØĆ ņ¦ĆņŚ░, ņ¦äļŻī ļ░Å ņłśņłĀņØä ņ£äĒĢ£ PPEņØś ļ│┤ĻĖēņ¦ĆņŚ░ ļō▒ ļŗżņ¢æĒĢ£ ņÜöņØĖņŚÉ ņØśĒĢśņŚ¼ ļæÉĻ▓ĮļČĆņĢö ĒÖśņ×ÉņØś ņ╣śļŻīņØ╝ņĀĢņØĆ ņśüĒ¢źņØä ļ░øņØä ņłśļ░¢ņŚÉ ņŚåņØä Ļ▓āņØ┤ļ®░, ĻĘĖļĪ£ ņØĖĒĢśņŚ¼ ĒÅēņåīļ│┤ļŗż ļæÉĻ▓ĮļČĆņĢö ĒÖśņ×ÉļōżņØś ļ│æĻĖ░Ļ░Ć ņ¦äĒ¢ēņØ┤ ļÉĀ Ļ▓āņØ┤ļŗż. ļśÉĒĢ£ ļŗżņ¢æĒĢ£ ņŚ░ĻĄ¼ļź╝ ĒåĄĒĢ┤ ņĢīļĀżņ¦ä Ļ▓āņ▓śļ¤╝,9-12) ņØ┤ļ¤¼ĒĢ£ ņ¦ĆņŚ░ņØĆ ĒĢäņŚ░ņĀüņ£╝ļĪ£ ļæÉĻ▓ĮļČĆņĢö ņ╣śļŻīņä▒ņĀüņØä ņĢģĒÖöņŗ£ĒéżĻ▓ī ļÉ£ļŗż. ĻĘĖļ¤¼ļéś 4~6ņŻ╝ ņØ┤ļé┤ņŚÉ ņ╣śļŻīļź╝ ņŗ£ņ×æĒĢĀ ņłś ņ׳ņ£╝ļ®░, ĒÖśņ×ÉņØś ņ”ØņāüĻ│╝ ņĪ░ņ¦üĒĢÖņĀü ņĢäĒśĢņØ┤ Ļ│ĄĻ▓®ņĀüņØ┤ņ¦Ć ņĢŖņØĆ Ļ▓ĮņÜ░, ņ¢┤ļŖÉ ņĀĢļÅäņØś ņ¦ĆņŚ░ņØĆ COVID-19 ļīĆņ£ĀĒ¢ēņØś Ēśäņ×¼ ņāüĒÖ®ņŚÉņä£ļŖö Ļ░ÉņłśĒĢ┤ļ│╝ ņłś ņ׳ņØä Ļ▓āņØ┤ļŗż. 9) ĻĘĖļ¤¼ļéś ņØ┤ļ¤¼ĒĢ£ ņ¦ĆņŚ░ņØ┤ ņĀäņ▓┤ņĀüņØĖ ņ╣śļŻīņä▒ņĀüļ┐Éļ¦ī ņĢäļŗłļØ╝, ļŹö Ēü░ ņĀłņĀ£ļéś ļŹö ļäōņØĆ ļ▓öņ£äņØś ļ░®ņé¼ņäĀņ╣śļŻīļĪ£ ņØĖĒĢśņŚ¼ ņ╣śļŻī Ēøä ĒÖśņ×ÉņØś ĻĖ░ļŖźņØ┤ļéś ņéČņØś ņ¦łņŚÉ ņśüĒ¢źņØä ņżä ņłś ņ׳ļŗżļŖö Ļ▓āņØĆ ļ░śļō£ņŗ£ Ļ│ĀļĀżĒĢ┤ņä£ ņāüĒÖ®Ļ│╝ ĒÖśņ×ÉņØś ņāüĒā£, ņØśļŻīņ¦ä ļ░Å ĻĖ░Ļ┤Ćļ│ä ņāüĒÖ®ņŚÉ ļ¦×ņČöņ¢┤ ļŗżĒĢÖņĀ£ņĀüņØĖ ĒīÉļŗ©ņØ┤ ĒĢäņÜöĒĢśļŗż.
ļīĆņ£ĀĒ¢ēņāüĒÖ®ņŚÉņä£ļÅä ĒĢŁņĢöĒÖöĒĢÖņÜöļ▓ĢņØ┤ ņĢö ĒÖśņ×É ņ╣śļŻīņŚÉņä£ Ļ░Ćņ¦ĆļŖö ņØ┤ļōØņØĆ ļ│ĆĒĢśņ¦ĆļŖö ņĢŖļŖöļŗż. ļŗżļ¦ī, Liang ļō▒ņØ┤ ļ│┤Ļ│ĀĒĢ£ Ļ▓āņ▓śļ¤╝,13) ņØ┤ļōØĻ│╝ ņ£äĒŚśņØś ĻĘĀĒśĢņŚÉņä£ ļ│ĆĒÖöĻ░Ć ņśżĻĖ░ ļĢīļ¼ĖņŚÉ, ņØ┤ļź╝ ĒÖśņ×ÉņŚÉĻ▓ī ņČ®ļČäĒ׳ ņĢīļ”¼Ļ│Ā ĒÖśņ×ÉņØś ņāüĒā£ ļ┐Éļ¦ī ņĢäļŗłļØ╝, ņ¦ĆņŚŁļ│ä ņ£ĀĒ¢ēņØś ņĀĢļÅäņÖĆ Ļ░ĆņÜ®ĒĢ£ ņØśļŻīņ×ÉņøÉ ļō▒ņØä ļŗżņ¢æĒĢśĻ▓ī Ļ│ĀļĀżĒĢśņŚ¼ ņŗĀņżæĒĢśĻ▓ī ņäĀĒāØĒĢ┤ņĢ╝ ĒĢ£ļŗż. 8,14) ļśÉĒĢ£ ĒĢŁņĢöņ╣śļŻī ņ×Éņ▓┤ņŚÉ ļīĆĒĢ┤ņä£ļÅä ļ│┤ļŗż ļŹ£ ĒÜ©Ļ│╝ņĀüņØ╝ ņłśļŖö ņ׳ņ£╝ļéś, ļ®┤ņŚŁņ¢ĄņĀ£Ļ░Ć ļ╣äĻĄÉņĀü ņĀüņØĆ ņÜ®ļ▓ĢņØä ņäĀĒāØĒĢśļŖö Ļ▓āņŚÉ ļīĆĒĢ┤ņä£ ĒÖśņ×ÉņŚÉĻ▓ī ņČ®ļČäĒĢ£ ņĀĢļ│┤ļź╝ ņĀ£Ļ│ĄĒĢśĻ│Ā ņäĀĒāØņŚÉ ņ░ĖņŚ¼ĒĢĀ ņłś ņ׳ļÅäļĪØ ĒĢ┤ņĢ╝ĒĢ£ļŗż. 14) ļ│┤ņĪ░ņ╣śļŻī(adjuvant therapy)ņØś Ļ▓ĮņÜ░, Ēśäņ×¼ Ļ░ÉņŚ╝ļ│æņØś ļīĆņ£ĀĒ¢ē ņāüĒā£ņŚÉņä£ ņ¢ĖņĀ£Ļ╣īņ¦Ć ņŚ░ĻĖ░ĒĢĀ ņłś ņ׳ļŖöņ¦ĆņŚÉ ļīĆĒĢ┤ņä£ ļ│┤Ļ│ĀļÉ£ ļ░öļŖö ņŚåņ£╝ļéś, ļ¦ÄņØĆ ļ│┤Ļ│ĀņŚÉņä£ ņØ╝ļ░śņĀüņ£╝ļĪ£ ļæÉĻ▓ĮļČĆņĢöņŚÉņä£ 6ņŻ╝ ņØ┤ļé┤ņŚÉ ņŗ£ņ×æĒĢĀ Ļ▓āņØä ĻČīĻ│ĀĒĢśĻ│Ā ņ׳ņ£╝ļ®░,15,16) Treatment package time (TPT)ņØ┤ 100ņØ╝ņØä ļäśņ¦Ć ņĢŖļŖö Ļ▓āņØ┤ ņāØņĪ┤ņ£© Ē¢źņāüņŚÉ ņ£ĀņØśĒĢ£ ņØĖņ×ÉļĪ£ ļ│┤Ļ│ĀļÉśņ¢┤ ņ׳ņ¢┤,17) ņłśņłĀ Ēøä ņĄ£ļīĆ 6ņŻ╝Ļ╣īņ¦ĆļŖö ņ¢ĖĻĖēĒĢ£ ļŗżņ¢æĒĢ£ ņāüĒÖ®ņØä Ļ│ĀļĀżĒĢśņŚ¼ ņØ╝ņĀĢņØä ņŚ░ĻĖ░ĒĢĀ ņłś ņ׳Ļ▓Āņ£╝ļéś Ē¢źĒøä ļīĆĻĘ£ļ¬© ņŚ░ĻĄ¼ļź╝ ĒåĄĒĢ┤ ļīĆņ£ĀĒ¢ēņØ┤ļØ╝ļŖö ĒŖ╣ņłśĒĢ£ ņāüĒÖ®ņŚÉņä£ņØś Ļ░ĆņØ┤ļō£ļØ╝ņØĖņØ┤ ņĀ£ņŗ£ļÉśņ¢┤ņĢ╝ ĒĢśĻ▓Āļŗż.
ļ░®ņé¼ņäĀņ╣śļŻīļŖö ļČäĒĢĀņ╣śļŻīĻ░Ć ļ¦żņØ╝ļ¦żņØ╝ ņØ┤ļŻ©ņ¢┤ņ¦Ćļ®░, ņżæĻ░äņŚÉ ņØ╝ņĀĢņØä ļ®łņČöļŖö Ļ▓āņØ┤ ĒŚłņÜ®ļÉśņ¦Ć ņĢŖļŖöļŗżļŖö ņĀÉņŚÉņä£ ļ¦żņÜ░ ĒŖ╣ņłśĒĢ£ ņāüĒÖ®ņØ┤ļŗż. ĻĘĖļ¤¼ļ»ĆļĪ£, Ļ░ÉņŚ╝ņØ┤ ĒÖĢņØĖļÉśņ¦Ć ņĢŖņĢśļŗżļ®┤, ĻĖ░ņĪ┤ņŚÉ ņ¦äĒ¢ē ņżæņØ┤ļŹś ņ╣śļŻīļŖö ņ¦ĆņåŹĒĢśļŖö Ļ▓āņØ┤ ņóŗĻ▓Āļŗż. 18) ņÖĖļלņ¦äļŻī, ĒĢŁņĢöņĀ£ ņŻ╝ņé¼, ņłśņłĀ ļō▒ņØĆ COVID-19Ļ░Ć ņØśņŗ¼ļÉśĻ▒░ļéś ļģĖņČ£ļÉ£ ĻĖ░ņÖĢļĀźņØ┤ ĒÖĢņØĖļÉ£ ĒÖśņ×ÉņØś Ļ▓ĮņÜ░ļŖö Ļ▓®ļ”¼ļÉ£ Ļ│ĄĻ░äņŚÉņä£ ņ¦äĒ¢ēĒĢśļŖö Ļ▓āņØ┤ Ļ░ĆļŖźĒĢĀ ņłś ņ׳ņ¦Ćļ¦ī, ļ░®ņé¼ņäĀ ņ╣śļŻīļŖö ņŗ£ļ«¼ļĀłņØ┤Ēä░, ņäĀĒśĢĻ░ĆņåŹĻĖ░ ļō▒ ņןļ╣äĻ░Ć ļŗżņ¢æĒĢśĻ│Ā ļäōņØĆ Ļ│ĄĻ░äņØ┤ ĒĢäņÜöĒĢśņŚ¼ Ļ▓®ļ”¼ļÉ£ Ļ│ĄĻ░äņØä ĻĄ¼ņä▒ĒĢśļŖö Ļ▓āņØ┤ ĒśäņŗżņĀüņ£╝ļĪ£ ņ¢┤ļĀĄļŗż. ļ»ĖĻĄŁļ░®ņé¼ņäĀņóģņ¢æĒĢÖĒÜī(American Society of Radiation Oncology, ASTRO)ņŚÉņä£ ņĄ£ĻĘ╝ņŚÉ ļ░£Ēæ£ĒĢ£ ņ¦Ćņ╣©ņØĆ ļ¬©ļōĀ ļ░®ņé¼ņäĀņ╣śļŻī ĒÖśņ×ÉļŖö ņśłņĢĮ ņĀä COVID-19ņŚÉ ļīĆĒĢ£ ņŖżĒü¼ļ”¼ļŗØ Ļ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢśĻ│Ā, Ļ░ĆļŖźĒĢśļŗżļ®┤ N95 ļ¦łņŖżĒü¼ļź╝ ņ░®ņÜ®ĒĢśļÅäļĪØ ĒĢśņśĆļŗż. ņāłļĪŁĻ▓ī ņŗ£ņ×æĒĢśļŖö ņĢö ĒÖśņ×ÉņØś Ļ▓ĮņÜ░ ļæÉĻ▓ĮļČĆņŚÉ ļīĆĒĢ┤ņä£ļŖö ņ¢ĖĻĖēĒĢśĻ│Ā ņ׳ņ¦Ć ņĢŖņ£╝ļéś, ņĀäļ”ĮņäĀ, ņ£Āļ░®ņĢö ļ░Å ļćīņłśļ¦ēņóģ, ņŗĀĻ▓Įņ┤łņóģĻ│╝ Ļ░ÖņØĆ ņżæņČöņŗĀĻ▓ĮĻ│ä ņ¢æņä▒ņóģņ¢æņØś Ļ▓ĮņÜ░ ņĄ£ņåī 2Ļ░£ņøö ņØ┤ņāü ņØ╝ņĀĢņØä ļÆżļĪ£ ļ»ĖļŻ░ Ļ▓āņØä ĻČīĻ│ĀĒĢśņśĆļŗż. Ļ│ĀņŗØņĀüņØĖ ņ╣śļŻīņØś Ļ▓ĮņÜ░ņŚÉļÅä ņĀüņĀłĒĢ£ ĒÅēĻ░Ćļź╝ ĒåĄĒĢ┤ ņāØļ¬ģņØä ņ£äĒśæĒĢśļŖö ņ”Øņāü(spinal cord compression, cauda equina compression, cranial nerve compression, superior vena cava syndrome, airway obstruction, hemoptysis or other bleeding from the tumor)ņØ┤ ņĢäļŗī Ļ▓ĮņÜ░ņŚÉļŖö ņØ╝ņĀĢņØä ņŚ░ĻĖ░ĒĢśļÅäļĪØ ĻČīĻ│ĀĒĢśņśĆļŗż. 19)
ņ¦äļŗ©
COVID-19 ļīĆņ£ĀĒśĢņØś ņāüĒÖ®ņŚÉņä£ļÅä ņĢö ĒÖśņ×Éļź╝ ņŗ£ĻĖ░ņĀüņĀłĒĢśĻ▓ī ņ¦äļŗ©ĒĢśĻ│Ā ņ╣śļŻīĒĢśļŖö Ļ▓āņØĆ ļ░śļō£ņŗ£ ĒĢäņÜöĒĢśņ¦Ćļ¦ī(Fig. 1), ļæÉĻ▓ĮļČĆļØ╝ļŖö ņøÉļ░£ ļČĆņ£äņØś ĒŖ╣ņä▒ņāü COVID-19 Ļ░ÉņŚ╝ņØ┤ ņØśņŗ¼ļÉśļŖö ņĢö ĒÖśņ×ÉņŚÉņä£ļŖö ņ¦äļŗ©ņØ┤ļéś ņ╣śļŻīļź╝ ņ£äĒĢ£ ņŗ£ņłĀņØ┤ ļ░öņØ┤ļ¤¼ņŖż ņĀäĒīīņØś ņ£äĒŚśņØä ņ”ØĻ░Ćņŗ£ĒéżļŖö Ļ▓āņØ┤ ĒÖśņ×ÉņØś ņ╣śļŻīļéś ņśłĒøäņŚÉ ņ¢┤ļ¢ż ņśüĒ¢źņØä ņŻ╝ļŖöņ¦Ć ņל ņĀĆņÜĖņ¦łĒĢśņŚ¼ ņŗĀņżæĒĢśĻ▓ī ņ¦äĒ¢ēĒĢ┤ņĢ╝ ĒĢśļ®░, ĒÖĢņ¦ä ĒÖśņ×ÉņŚÉĻ▓ī Ļ╝Ł ĒĢäņÜöĒĢ£ ļé┤ņŗ£Ļ▓ĮņĀü ņŗ£ņłĀņØĆ ņŚÉņ¢┤ļĪ£ņĪĖ ņ£Āļ░£ĒĢśļŖö ņŗ£ņłĀ ņŗ£ Ļ░¢ņČöņ¢┤ņĢ╝ ĒĢśļŖö ļ│┤ĒśĖņןļ╣äļź╝ Ļ░¢ņČöĻ│Ā, ņØīņĢĢņŗ£ņäżņØ┤ Ļ░¢ņČöņ¢┤ņ¦ä ļÅģļ”ĮļÉ£ Ļ│ĄĻ░äņŚÉņä£ ĒĢ┤ņĢ╝ ĒĢĀ Ļ▓āņØ┤ļŗż. 1)
Fig.┬Ā1
Suggested consideration for head and neck oncologic care in the context of COVID-19 infectious pandemic (modified from A Practical Approach to the Management of Cancer Patients During the Novel Coronavirus Disease 2019 (COVID-19) Pandemic: An International Collaborative Group. Oncologist. 2020.)
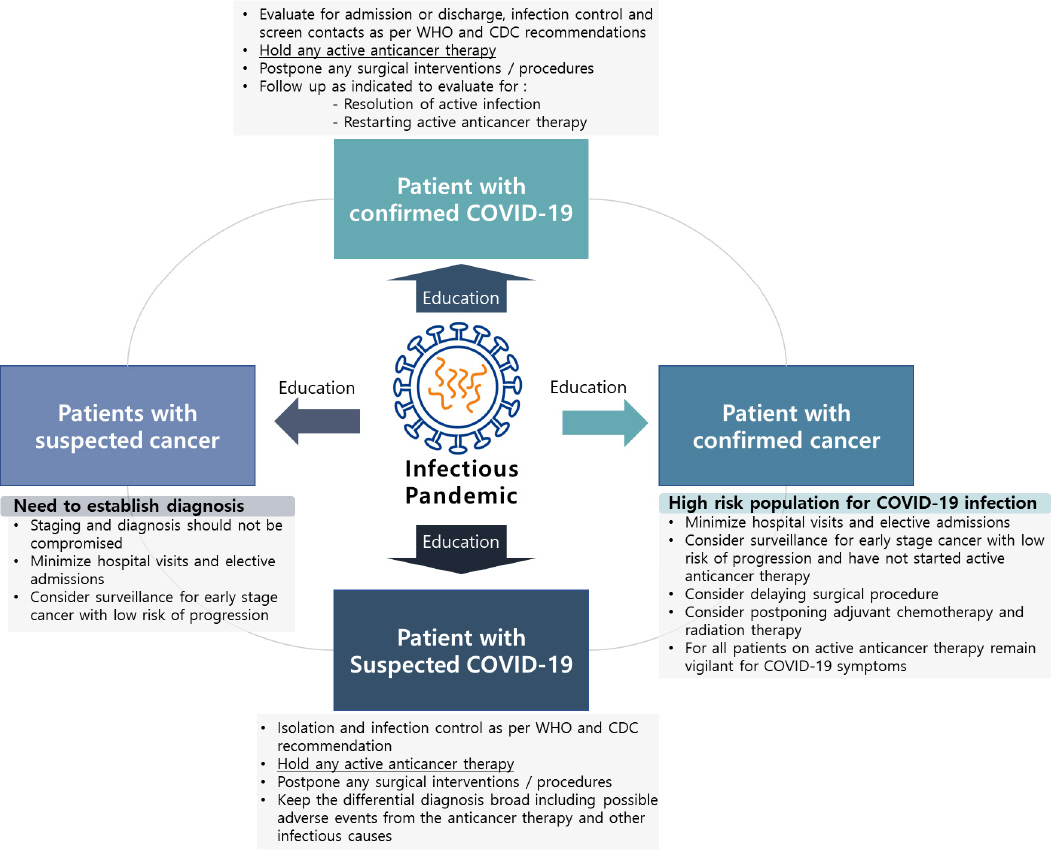
2020ļģä 4ņøö 29ņØ╝ ļīĆĒĢ£ņĢöĒĢÖĒÜīņÖĆ ĻĄŁļ”ĮņĢöņä╝Ēä░ņŚÉņä£ ņÜ░ļ”¼ļéśļØ╝ņØś COVID-19 ņāüĒÖ®ņŚÉ ĻĖ░ļ░śĒĢ£ ņĢö ĒÖśņ×É ņ¦äļŻīņŚÉ ļīĆĒĢ┤ ņØśļŻīņØĖņØä ļīĆņāüņ£╝ļĪ£ ĒĢśļŖö ĻČīĻ│Āņé¼ĒĢŁņØä Ļ│ĄļÅÖ ļ░£Ēæ£ĒĢ£ ŌĆśņĮöļĪ£ļéś19 ņĢö ĒÖśņ×É ĻČīĻ│Āņé¼ĒĢŁŌĆÖņØĆ Ļ▒┤Ļ░ĢĒĢ£ ņØ╝ļ░śņØĖņØä ļīĆņāüņ£╝ļĪ£ ĒĢśļŖö ņĢö Ļ▓Ćņ¦äņØś Ļ▓ĮņÜ░, ņśłņĀĢļÉ£ ņĢö Ļ▓Ćņ¦äņØĆ ņŗ£Ē¢ēĒĢśĻ│Ā COVID-19 Ļ░ÉņŚ╝ņØś ĒÖĢņé░ņ£╝ļĪ£ ņØśļŻī ņ×ÉņøÉņØ┤ ļČĆņĪ▒ĒĢ┤ņ¦ĆļŖö ņāüĒÖ®ņŚÉņä£ļŖö ņĢłņĀĢĒÖöļÉĀ ļĢīĻ╣īņ¦Ć Ļ▓Ćņ¦äņØä ņŚ░ĻĖ░ĒĢĀ Ļ▓āņØä ĻČīĻ│ĀĒĢśņśĆļŗż. ņØ┤ļź╝ ĻĘ╝Ļ▒░ļĪ£ Ļ▓Ćņé¼ ņĀä ļ░£ņŚ┤, ĒśĖĒØĪĻĖ░ ņ”Øņāü ļō▒ņØś ņäĀļ│ä ļ¼Ėņ¦äņØä ņŗ£Ē¢ēĒĢśņŚ¼ ļ¼┤ņ”ØņāüņØ╝ Ļ▓ĮņÜ░ ņĢö Ļ▓Ćņ¦äņØä ņŗ£Ē¢ēĒĢśļ®░, COVID-19 ņäĀļ│äĻ▓Ćņé¼ ņ¢æņä▒ņØ╝ Ļ▓ĮņÜ░, ņØīņä▒ņ£╝ļĪ£ ņĀäĒÖśļÉĀ ļĢīĻ╣īņ¦Ć ļé┤ņŗ£Ļ▓Į Ļ▓Ćņé¼ļź╝ ņŚ░ĻĖ░ĒĢśļŖö Ļ▓āņØ┤ ņóŗĻ▓Āļŗż.
ņ╣śļŻī ļ░Å Ļ▓ĮĻ│╝ Ļ┤Ćņ░░
COVID-19ņØś ņäĖĻ│äņĀüņØĖ ļīĆņ£ĀĒ¢ē ņāüĒÖ®ņŚÉņä£, COVID-19ņØś ņĀäĒīīļź╝ ņżäņØ┤ĻĖ░ ņ£äĒĢ┤ ļŹ£ Ļ│ĄĻ▓®ņĀüņØĖ ņĢöņØś ņ╣śļŻīļź╝ ņ¦ĆņŚ░ņŗ£ĒéżļŖö Ļ▓āņØ┤ ņóģņ¢æ ņ¦äĒ¢ēņØś ņ£äĒŚśļ│┤ļŗż ņ¢┤ļ¢ĀĒĢ£ Ļ▓ĮņÜ░ņŚÉļŖö ļŹö ņżæņÜöĒĢĀ ņłśļÅä ņ׳ņ¦Ćļ¦ī,1,3,20) ņ¢┤ļŖÉ ĒĢ£ Ļ░Ćņ¦Ć ņÜöņØĖņ£╝ļĪ£ ņ╣śļŻī ņŗ£ņ×æ/ņżæļŗ© ņŚ¼ļČĆļź╝ Ļ▓░ņĀĢĒĢśĻĖ░ļŖö ņēĮņ¦Ć ņĢŖļŗż. ļČüļ»ĖņÖĆ ņ£Āļ¤ĮņØś ļŗżņ¢æĒĢ£ ņ¦Ćņ╣©ņØ┤ ņé░ļ░£ņĀüņ£╝ļĪ£ Ļ│Ąņ£ĀļÉśĻ│Ā ņ׳ņ£╝ļéś, ĻĘ╝Ļ▒░ļź╝ Ļ░Ćņ¦ĆĻ│Ā ĻĄ¼ņ▓┤ĒÖöļÉ£ ņ¦Ćņ╣©ņØĆ ņĢäņ¦üĻ╣īņ¦Ć ņŚåļŖö ņŗżņĀĢņØ┤ļŗż. ļæÉĻ▓ĮļČĆņĢö ĒÖśņ×É ņ╣śļŻīņØś ļ│Ąņ×Ī ļŗżņ¢æĒĢ£ ņāüĒÖ®ņ£╝ļĪ£, ĻĄ¼ņ▓┤ņĀüņØĖ Ļ░ĆņØ┤ļō£ļØ╝ņØĖņØ┤ ņĀłņŗżĒ׳ ĒĢäņÜöĒĢ£ ņāüĒÖ®ņØ┤ņ¦Ćļ¦ī, ņĢäņ¦üĻ╣īņ¦ĆļŖö ĒÆĆņ¢┤ļéśĻ░ĆņĢ╝ ĒĢĀ ļ¦ÄņØĆ Ļ│╝ņĀ£ļōżņØ┤ ņ׳ļŗż. ņ¢┤ļ¢ż ņłśņłĀņØä ņ¢╝ļ¦łļéś ļ»ĖļżäņĢ╝ ĒĢśļŖöĻ░Ć? ĒĢŁņĢöĒÖöĒĢÖņÜöļ▓ĢņØ┤ļéś ļ░®ņé¼ņäĀ ņ╣śļŻīņÖĆ Ļ░ÖņØĆ ņĢö ņ╣śļŻīļŖö ņØ╝ņĀĢņØä ļ»ĖļżäņĢ╝ ĒĢśļŖöĻ░Ć? ļ»ĖļżäņĢ╝ ĒĢ£ļŗżļ®┤, ņ¢┤ļ¢ż ĒÖśņ×ÉļōżņØä ņ¢╝ļ¦łļéś ļ»ĖļżäņĢ╝ ĒĢśļŖöĻ░Ć? ņĢö ĒÖśņ×ÉļōżņØĆ ņØ╝ļ░ś ņØĖĻĄ¼ņÖĆ ļ╣äĻĄÉĒĢśņŚ¼ COVID-19 Ļ░ÉņŚ╝ņŚÉ ļīĆĒĢ£ ņ░©ļō▒ ņäĀļ│ä Ļ│╝ņĀĢņØä Ļ▒░ņ│ÉņĢ╝ ĒĢśļŖöĻ░Ć? ņĢö ĒÖśņ×É ņ×ģņøÉ ņŗ£ ļ│æņøÉ Ļ░ÉņŚ╝ņØĆ ņ¢┤ļ¢╗Ļ▓ī ĒÜ©Ļ│╝ņĀüņ£╝ļĪ£ ņżäņØ╝ ņłś ņ׳ņØä Ļ▓āņØĖĻ░Ć? Ē¢źĒøä COVID-19 ļ░▒ņŗĀņØ┤ Ļ░£ļ░£ļÉ£ļŗżļ®┤, ļÅģĻ░Éļ░▒ņŗĀņ▓śļ¤╝ ņĢö ĒÖśņ×ÉļōżņŚÉĻ▓ī ņśłļ░®ņĀüņ£╝ļĪ£ ņĀæņóģņØä ĒĢ┤ņĢ╝ ĒĢĀ Ļ▓āņØĖĻ░Ć? ņĢäņ¦ü ņ£ä ļ¼╝ņØīļōżņŚÉ ļīĆĒĢ£ ļ¬ģĒÖĢĒĢ£ ļīĆļŗĄņØĆ ĒĢśĻĖ░ ņ¢┤ļĀĄĻ▓Āņ¦Ćļ¦ī, ņĢö ĒÖśņ×ÉņŚÉĻ▓ī ĒåĄĒĢ®ņĀüņØĖ ņ╣śļŻī(Comprehensive management)ļź╝ ņĀ£Ļ│ĄĒĢśĻ│Ā, ĒÖśņ×ÉņÖĆ ĒĢ©Ļ╗śĒĢśļŖö ņØśļŻīņ¦äļōżņŚÉĻ▓ī COVID-19ļŖö Ē¢źĒøä ņ¦ĆņåŹņĀüņ£╝ļĪ£ Ļ│ĀļĀżļÉśņ¢┤ņĢ╝ ĒĢśļŖö ņāłļĪ£ņÜ┤ ņÜöņåīņØĖ Ļ▓āņØĆ ļČäļ¬ģĒĢ┤ ļ│┤ņØĖļŗż. ņĄ£ĻĘ╝ ļ░£Ēæ£ļÉ£ ņÜ░ļ”¼ļéśļØ╝ņØś Ļ░ĆņØ┤ļō£ļź╝ ĒżĒĢ©ĒĢśņŚ¼, ņØ╝ļ░śņĀüņ£╝ļĪ£ ļ░øņĢäļōżņŚ¼ņ¦ĆļŖö Ļ░ĆņØ┤ļō£ņŚÉ ļö░ļź┤ļ®┤, COVID-19ļĪ£ ĒÖĢņ¦äļÉ£ Ļ▓ĮņÜ░ ņ¦äĒ¢ē ņżæņØĖ ņĢö ņ╣śļŻīļŖö ņżæļŗ©ĒĢśĻ│Ā COVID-19 ņ╣śļŻīļź╝ ņäĀĒ¢ēĒĢśļŖö Ļ▓āņŚÉ ļīĆĒĢ┤ ņØśļŻīņ¦äĻ│╝ ņāüņØśĒĢ┤ņĢ╝ ĒĢ£ļŗż(Fig. 1). ĻĘĖļ¤¼ļéś ņ¦äĒ¢ēļÉ£ ņĢöņØ┤ļéś Ļ│ĄĻ▓®ņĀüņØĖ ņĢäĒśĢņØś ņĢöņŚÉņä£ COVID-19 ņĀäĒīīļź╝ ņżäņØ┤ĻĖ░ ņ£äĒĢ┤ ņ╣śļŻīļź╝ ņ¦ĆņŚ░ņŗ£ĒéżļŖö Ļ▓āņØĆ ļģ╝ļ×ĆņØ┤ ņ׳ņ£╝ļ®░, ĒÖśņ×Éļ│ä, ĻĖ░Ļ┤Ćļ│ä, ņ¦ĆņŚŁļ│ä ņāüĒÖ®Ļ│╝ ņØĖĒöäļØ╝ņŚÉ ļö░ļØ╝ņä£ Ļ▓░ņĀĢĒĢ┤ņĢ╝ ĒĢĀ Ļ▓āņØ┤ļŗż.
ņĄ£ĻĘ╝ ļīĆĒĢ£ņĢöĒĢÖĒÜīņÖĆ ĻĄŁļ”ĮņĢöņä╝Ēä░ņŚÉņä£ Ļ│ĄļÅÖ ļ░£Ēæ£ĒĢ£ ŌĆśņĮöļĪ£ļéś19 ņĢö ĒÖśņ×É ĻČīĻ│Āņé¼ĒĢŁŌĆÖ ņżæ ņ╣śļŻīņÖĆ Ļ┤ĆļĀ©ļÉ£ ļČĆļČäņØä ņÜöņĢĮĒĢśļ®┤ ņĢäļלņÖĆ Ļ░Öļŗż. 4)
1) ņØ╝ļ░śņĀü ĻČīĻ│Āņé¼ĒĢŁ
ņĢö ĒÖśņ×ÉĻ░Ć COVID-19ļĪ£ ĒÖĢņ¦äņØ┤ ļÉśņŚłņØä Ļ▓ĮņÜ░ ņ¦äĒ¢ē ņżæņØĖ ņĢö ņ╣śļŻī(ņśłņĀĢļÉ£ ļ╣äņØæĻĖē ņłśņłĀ, ĒĢŁņĢöņ╣śļŻī, ļ░®ņé¼ņäĀņ╣śļŻī)ļŖö ņżæļŗ©ĒĢśĻ│Ā, ņĘ©ņĢĮĒĢ£ Ļ│Āņ£äĒŚśĻĄ░ņØ┤ļ»ĆļĪ£ ņ×ģņøÉĒĢśņŚ¼ COVID-19 ņ╣śļŻīļź╝ ņäĀĒ¢ēĒĢśļÅäļĪØ ĒĢśņśĆĻ│Ā, ņÖäņ╣śļÉśļ®┤ ņĢö ņ╣śļŻīļź╝ ņŗ£ņ×æĒĢśļÅäļĪØ ĒĢ£ļŗż.
2) ņĢö ĒÖśņ×ÉņØś ņłśņłĀņŚÉ ļīĆĒĢ£ ĻČīĻ│Āņé¼ĒĢŁ
ņĢö ĒÖśņ×ÉņØś ņłśņłĀņØä ņ¦ĆņŚ░ņŗ£Ēé¼ Ļ▓ĮņÜ░ ļ│æņØ┤ ņ¦äĒ¢ēļÉĀ Ļ░ĆļŖźņä▒ņØ┤ ņ׳ņ£╝ļ»ĆļĪ£ ņłśņłĀņØä ņŚ░ĻĖ░ĒĢśņ¦Ć ņĢŖļŖö Ļ▓āņØä ņøÉņ╣Öņ£╝ļĪ£ ĒĢśļéś, ņłśņłĀ ņŗ£Ē¢ē/ņŚ░ĻĖ░ ņŚ¼ļČĆļŖö ĒÖśņ×É ņāüĒā£, ĻĖ░Ļ┤Ćļ│ä ņāüĒÖ®(COVID-19 Ļ░ÉņŚ╝ ĒÖśņ×É ņ×ģņøÉ ņŚ¼ļČĆ, ņØśļŻīņ¦ä, ņżæĒÖśņ×Éņŗż, ļ│æņāü ļō▒ņØś ņØśļŻīņ×ÉņøÉ)ņØä Ļ│ĀļĀżĒĢśņŚ¼ ļŗ┤ļŗ╣ ņØśņé¼ņØś ĒīÉļŗ©ņŚÉ ļö░ļØ╝ ĒÖśņ×ÉņÖĆ ļ®┤ļŗ┤ Ēøä ĒÖśņ×Éļ│äļĪ£ Ļ▓░ņĀĢĒĢ£ļŗż. ņĀĢĻĘ£ ņłśņłĀņŚÉ ļīĆĒĢ£ COVID-19 ņäĀļ│äĻ▓Ćņé¼ļŖö ļ│æņøÉ ņĀĢņ▒ģņŚÉ ļö░ļØ╝ ņ¦äĒ¢ēĒĢśĻ│Ā, ņØæĻĖē ņłśņłĀņØĆ ņ”ēĻ░ü ņłśņłĀņØä ņŗ£Ē¢ēĒĢśļÉś ļ░£ņŚ┤ņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ COVID-19 ņäĀļ│äĻ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢ£ Ēøä ņ¦äĒ¢ēĒĢ£ļŗż.
ņłśņłĀ ņŗ£ ņäĖļČĆ ļ│┤ĒśĖĻĄ¼ ļ¬®ļĪØņØĆ ļŗżņØīĻ│╝ Ļ░Öļŗż.
3) ņĢö ĒÖśņ×ÉņØś ĒĢŁņĢöņ╣śļŻīņŚÉ ļīĆĒĢ£ ĻČīĻ│Āņé¼ĒĢŁ
COVID-19ņØś ņ¦ĆņŚŁļ│ä ņ£ĀĒ¢ē ņĀĢļÅäņÖĆ ĒĢŁņĢöņ╣śļŻīņØś ļ¬®ņĀüņŚÉ ļö░ļØ╝ņä£ Ļ▓░ņĀĢĒĢśļÅäļĪØ ĻČīĻ│ĀĒĢśĻ│Ā ņ׳ļŗż. ņåīņ£ĀĒ¢ē(ņ¦ĆņŚŁņé¼ĒÜī ņé░ļ░£ņĀü ļ░£ņāØ)ņØś Ļ▓ĮņÜ░ ņ╣śļŻīļ░øļŖö ĒÖśņ×ÉņØś COVID-19 Ļ░ÉņŚ╝ ņ£äĒŚśņØ┤ ļé«ņØĆ Ļ▓ĮņÜ░ ĒåĄņāüņĀüņØĖ ĒĢŁņĢöņ╣śļŻīļź╝ ņ¦ĆņåŹĒĢĀ ņłś ņ׳ņ£╝ļéś, ļīĆņ£ĀĒ¢ē(ņ¦ĆņŚŁņé¼ĒÜī ļīĆĻĘ£ļ¬© ņĀäĒīī ļ░Å ļīĆļ¤ēņØś ĒÖĢņ¦ä ĒÖśņ×É ļ░£ņāØ)ņ£╝ļĪ£ ņ╣śļŻīļ░øļŖö ĒÖśņ×ÉņØś COVID-19 Ļ░ÉņŚ╝ ņ£äĒŚśņØ┤ ļåÆĻ│Ā ņØśļŻīņ×ÉņøÉ ļČĆņĪ▒ņ£╝ļĪ£ ņĢö ĒÖśņ×ÉņØś ņĀĢņāü ņ╣śļŻīņŚÉ ņןņĢĀĻ░Ć ļ░£ņāØĒĢ£ Ļ▓ĮņÜ░, ņ×ģņøÉ ĒÜīĒö╝, ņÖĖļל ņØ╝ņĀĢ ņĪ░ņĀĢ, ņĢĮņĀ£ ņé¼ņÜ® ņĪ░ņĀĢ(Ļ░ĆļŖźĒĢ£ Ļ▓ĮņÜ░ Ļ▓ĮĻĄ¼ ĒĢŁņĢöņĀ£ļĪ£ ļ│ĆĻ▓Į, ņĄ£ļīĆĒĢ£ Ēł¼ņŚ¼ ņŻ╝ĻĖ░ ņŚ░ņןĒĢśļŖö ņÜöļ▓Ģ ņäĀĒāØ)ņØ┤ ĒĢäņÜöĒĢśļ®░, ļ│┤ņĪ░ ĒĢŁņĢöņĀ£ ņ╣śļŻīļź╝ ņĢ×ļæö ņĢö ĒÖśņ×ÉņØś Ļ▓ĮņÜ░ ņŻ╝ņ╣śņØśņÖĆ ņāüņØśĒĢśņŚÉ ņØ╝ņĀĢ ņĪ░ņĀĢ ļśÉļŖö ņ╣śļŻī Ļ░ĆļŖźĒĢ£ ĒāĆ ņ¦ĆņŚŁņŚÉņä£ ņ╣śļŻīļź╝ ņ¦äĒ¢ēĒĢ┤ ļ│╝ ņłś ņ׳ļŗż. ņ¦äĒ¢ēņä▒ ļśÉļŖö ņĀäņØ┤ņä▒ Ļ│ĀĒśĢņĢöņ£╝ļĪ£ Ļ│ĀņŗØņĀü ĒĢŁņĢöņ╣śļŻīļź╝ ņŗ£Ē¢ē ņżæņØ┤Ļ▒░ļéś Ļ│äĒÜŹ ņżæņØĖ ņĢö ĒÖśņ×ÉņØś Ļ▓ĮņÜ░, ņ”ØņāüņØ┤ ņ׳Ļ▒░ļéś, ļ│æņØś ņ¦äĒ¢ēņØ┤ ļ╣ĀļźĖ Ļ▓ĮņÜ░ ĒĢŁņĢöņ╣śļŻīļź╝ ļŖ”ņČ░ņä£ļŖö ņĢłļÉśņ¦Ćļ¦ī, ļ│æņøÉ ļ░®ļ¼Ė Ēܤņłśļź╝ ņżäņØ┤ĻĖ░ ņ£äĒĢ£ ļīĆņ▒ģņØä Ļ│Āļ»╝ĒĢ┤ņĢ╝ ĒĢ£ļŗż. ņ”ØņāüņØ┤ ņŚåļŖö Ļ▓ĮņÜ░ņŚÉļŖö Ļ│ĀĒśĢņĢöņŚÉ ļīĆĒĢ£ ĒĢŁņĢöņ╣śļŻī ņĀäņŚÉ COVID-19 ņäĀļ│äĻ▓Ćņé¼ļź╝ ļ░śļō£ņŗ£ ĒĢĀ ĒĢäņÜöļŖö ņŚåļŗż.
4) ņĢö ĒÖśņ×ÉņØś ļ░®ņé¼ņäĀņ╣śļŻīņŚÉ ļīĆĒĢ£ ĻČīĻ│Āņé¼ĒĢŁ
ņŗĀĒÖś ļ░Å ņ┤łņ¦ä ĒÖśņ×ÉņØś ļ░®ņé¼ņäĀ ņ╣śļŻīņØś Ļ▓ĮņÜ░, ĻĄŁļé┤ Ēśäņŗ£ņĀÉņŚÉņä£ ļ░®ņé¼ņäĀ ņ╣śļŻī ņŗ£ņ×æ ņŚ░ĻĖ░ļź╝ Ļ│ĀļĀżĒĢśņ¦Ć ņĢŖņ£╝ļéś, Ļ░ÉņŚ╝ ĒÖĢņé░ņ£╝ļĪ£ ņØśļŻīņ×ÉņøÉņØ┤ ļČĆņĪ▒ĒĢĀ ņŗ£ņŚÉ ļ░®ņé¼ņäĀ ņ╣śļŻī ņŗ£ņ×æ ņØ╝ņĀĢ ņŚ░ĻĖ░ļź╝ Ļ▓ĆĒåĀĒĢ£ļŗż.
ļ░®ņé¼ņäĀ ņ╣śļŻī ļČäĒĢĀ ņÜöļ▓ĢņØĆ Ļ░ÉņŚ╝ ĒÖĢņé░ņ£╝ļĪ£ ņ¦ĆņŚŁņé¼ĒÜī ņØśļŻīņ×ÉņøÉņØ┤ ļČĆņĪ▒ĒĢ£ Ļ▓ĮņÜ░ Ļ░ĆļŖźĒĢ£ ņåīļČäĒĢĀ ņÜöļ▓ĢņØä Ļ│ĀļĀżĒĢśļ®░, ļ░®ņé¼ņäĀ ņ╣śļŻī ņżæņØĖ ĒÖśņ×ÉĻ░Ć COVID-19 ĒÖĢņ¦ä ņŗ£, ĒÖśņ×ÉņØś ņŗĀņ▓┤ ĻĖ░ļŖź ļ░Å ņāØļ¬ģņØä ņ£äĒśæĒĢśļŖö ņāüĒÖ®ņØ┤ ņĢäļŗłļ®┤ ļ░®ņé¼ņäĀ ņ╣śļŻīļź╝ ņżæļŗ©ĒĢśĻ│Ā COVID-19 ņÖäņ╣ś ĒīÉņĀĢ ņØ┤Ēøä ņØ┤ņĀä ņżæļŗ© ĻĖ░Ļ░äņØä Ļ│ĀļĀżĒĢśņŚ¼ ņ┤Ø ļ░®ņé¼ņäĀļ¤ēņØś ņ”Øļ¤ēņØä Ļ│ĀļĀżĒĢ£ļŗż. ļ░®ņé¼ņäĀ ņ╣śļŻī Ēøä COVID-19 ņ¢æņä▒ ĒÖśņ×ÉņØś ņ×¼ņ¦ä ņ¦äļŻīļŖö ņÖäņ╣ś ņØ┤ĒøäļĪ£ ņŚ░ĻĖ░ĒĢśļŖö Ļ▓āņØä ĻČīĻ│ĀĒĢ£ļŗż. ļ░®ņé¼ņäĀņ╣śļŻī ņóģļŻī ņØ┤Ēøä ļČĆņ×æņÜ®/ĒĢ®ļ│æņ”ØņØ┤ ņŚåĻ▒░ļéś ņśłĒøäĻ░Ć ņ¢æĒśĖĒĢĀ Ļ▓āņ£╝ļĪ£ ĒīÉļŗ©ļÉśļ®┤ ņ×¼ņ¦äņØĆ Ļ░ĆļŖźĒĢ£ 3Ļ░£ņøö ņØ┤ņāüņØś Ļ░äĻ▓®ņØä ļæÉņ¦Ćļ¦ī, ņé¼ļĪĆļ│äļĪ£ ņØ╝ņĀĢņØä ņĪ░ņĀĢĒĢ£ļŗż.
5) ņåīņĢäņ▓Łņåīļģä ņĢö ĒÖśņ×ÉņØś ņ¦äļŻīņŚÉ ļīĆĒĢ£ ĻČīĻ│Āņé¼ĒĢŁ
ņåīņĢäņ▓Łņåīļģä ņĢö ĒÖśņ×ÉņØś COVID-19 Ļ┤ĆļĀ© ņ£äĒŚśņØĆ ļŹö Ēü┤ Ļ░ĆļŖźņä▒ņØä Ļ│ĀļĀżĒĢśņŚ¼ņĢ╝ ĒĢśļ®░, Ļ░ÉņŚ╝ļÉ£ ņåīņĢäņ▓Łņåīļģä ņĢö ĒÖśņ×É ņ¦äļŻī ņŗ£ ņżæņ”Øņ¦łĒÖśņ£╝ļĪ£ņØś ņ¦äĒ¢ē Ļ░ĆļŖźņä▒ņØ┤ ļåÆļŗż. ĒĢŁņĢöņ╣śļŻīļŖö ļ░śļō£ņŗ£ ņŗ£Ē¢ēĒĢ┤ņĢ╝ ĒĢĀ ņ╣śļŻīļź╝ ņŚ░ĻĖ░ĒĢĀ ĒĢäņÜöļŖö ņŚåņ£╝ļéś, ĒĢŁņĢöņ╣śļŻīļéś ņłśņłĀņØä ļ░øņØĆ ņ¦Ć ĒĢ£ ļŗ¼ ņØ┤ļé┤ Ļ░ÉņŚ╝ņØ┤ ļ░£ņāØĒ¢łņØä Ļ▓ĮņÜ░, ņżæņ”Øņ¦łĒÖśņ£╝ļĪ£ ņ¦äĒ¢ē ĒÖĢļźĀņØ┤ ļåÆņ£╝ļ»ĆļĪ£ ņØ┤ļź╝ Ļ│ĀļĀżĒĢśņŚ¼ ņ╣śļŻīĒĢ£ļŗż. ĒĢŁņĢöņ╣śļŻīļź╝ ņóģĻ▓░ĒĢ£ ņןĻĖ░ ņČöņĀü Ļ┤Ćņ░░ ĒÖśņ×ÉņØś Ļ▓ĮņÜ░ ņÖĖļל ņ¦äļŻī ņŚ░ĻĖ░ ļ░Å ņĀäĒÖö ņ¦äļŻī ļīĆņ▓┤ ļō▒ņØä Ļ│ĀļĀżĒĢĀ ņłś ņ׳ļŗż. ņĪ░Ēśł ļ¬©ņäĖĒż ņØ┤ņŗØ Ļ┤ĆļĀ©ĒĢ┤ņä£ļŖö COVID-19 ņ£ĀĒ¢ēņŚÉ ļö░ļźĖ ĒśłņĢĪņĀ£ņĀ£ ņłśĻĖē ņ░©ņ¦łļĪ£ ņĀüĻĖ░ņŚÉ ņłśĒśłņØ┤ ņØ┤ļŻ©ņ¢┤ņ¦Ćņ¦Ć ņĢŖņØä Ļ░ĆļŖźņä▒ņØä ļīĆļ╣äĒĢ┤ ĒśłņĢĪ ņĀ£ņĀ£ņØś ņøÉĒÖ£ĒĢ£ ņłśĻĖē ļīĆņ▒ģņØä ļ»Ėļ”¼ ļģ╝ņØśĒĢ£ļŗż.
ļ¼╝ļĪĀ ņĄ£ĻĘ╝ ļ│┤Ļ│ĀļÉ£ ņĢö ĒÖśņ×ÉņØś ņ×ģņøÉņŚÉ ļīĆĒĢ£ ņĮöĒśĖĒŖĖ ņŚ░ĻĄ¼ņŚÉņä£ ļ│┤Ļ│ĀĒĢ£ ļ░öņÖĆ Ļ░ÖņØ┤ ņĢö ĒÖśņ×ÉņØś ņ×ģņøÉņØĆ ļ¦ÄņØĆ Ļ▓ĮņÜ░ Ēö╝ĒĢĀ ņłś ņŚåļŖö Ļ▓ĮņÜ░Ļ░Ć ļ¦ÄņĢäņä£(74.1%ļŖö medical emergency, 79.6%ļŖö uncontrolled symptom including dyspnea, pain, neurological symptoms),21) ņ£äņØś ĻČīĻ│Āņé¼ĒĢŁņŚÉņä£ ņĀ£ņŗ£ĒĢśļŖö ņ×ģņøÉ ĒÜīĒö╝ļŖö ĒśäņŗżņĀüņ£╝ļĪ£ ņēĮņ¦Ć ņĢŖņØĆ Ļ▓ĮņÜ░Ļ░Ć ļ¦ÄņØä Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż. ļśÉĒĢ£ ņ£äņĢö, ļīĆņןņĢö, Ļ░äņĢö, ņ×ÉĻČüĻ▓ĮļČĆņĢö, ĒÅÉņĢö, ņ£Āļ░®ņĢöņŚÉ ļīĆĒĢśņŚ¼ ņäĖļČĆĻČīĻ│Āņé¼ĒĢŁņØä ņĀ£ņŗ£ĒĢśĻ│Ā ņ׳ņ£╝ļéś, ļæÉĻ▓ĮļČĆņĢöņŚÉ ļīĆĒĢ┤ņä£ļŖö ņäĖļČĆņé¼ĒĢŁņØä ņĀĢĒĢśņ¦ĆļŖö ņĢŖņĢśļŗż. ĻĘĖļ¤¼ļéś, ļæÉĻ▓ĮļČĆņĢöņØś ļ░öņØ┤ļ¤¼ņŖż ņĀæņ┤ē ņ£äĒŚśņØ┤ ļŗżļźĖ ņĢöņóģņŚÉ ļ╣äĒĢśņŚ¼ ņāüļīĆņĀüņ£╝ļĪ£ Ēü¼ļŗżļŖö ņĀÉņØä Ļ│ĀļĀżĒĢśĻ│Ā, ĻĖ░Ļ┤ĆĒŖ£ļĖīļéś ņśüĻĄ¼ĻĖ░Ļ┤ĆņĀłĻ░£Ļ│Ą, ĻĖ░Ļ┤Ć-ņŗØļÅäļŻ© ļō▒ ĒŖ╣ņłśĒĢ£ ņāüĒÖ®ņØ┤ ņ׳ļŗżļŖö ņĀÉņØä Ļ│ĀļĀżĒĢśļ®┤, ļæÉĻ▓ĮļČĆņĢö Ļ┤ĆļĀ© ņĀäļ¼ĖĻ░ĆļōżņØ┤ Ē¢źĒøä ņŗĀņóģĻ░ÉņŚ╝ļ│æņØś ņ£ĀĒ¢ēņŚÉ ļīĆļ╣äĒĢśļŖö ņäĖļČĆņ¦äļŻīņ¦Ćņ╣© ĒīĆņŚÉ ļ░śļō£ņŗ£ ĒżĒĢ©ļÉśņ¢┤ņĢ╝ ĒĢśļ®░, ņäĖļČĆ ĻČīĻ│Āņé¼ĒĢŁņØ┤ ņĀ£ņĀĢļÉśņ¢┤ņĢ╝ ĒĢĀ Ļ▓āņØ┤ļŗż.
ļæÉĻ▓ĮļČĆņĢöņØś ĒŖ╣ņłśņāüĒÖ®
ļ¦ÄņØĆ ļæÉĻ▓ĮļČĆņĢö ĒÖśņ×ÉļōżņØĆ ņłśņłĀ Ēøä ĻĖ░Ļ┤ĆņĀłĻ░£ņ░ĮĻ│╝ ĒŖ£ļĖīļź╝ Ļ░Ćņ¦ĆĻ│Ā ņ׳ļŖö Ļ▓ĮņÜ░Ļ░Ć ļ¦Äņ£╝ļ®░, ĒøäļæÉ ņĀä ņĀłņĀ£ņłĀņØä ļ░øņØĆ Ļ▓ĮņÜ░ ņØ╝ļ░śņĀüņØĖ ĒśĖĒØĪĻ│╝ļŖö ļŗżļźĖ ĒśĖĒØĪ ņāØļ”¼ ĻĄ¼ņĪ░ļź╝ Ļ░Ćņ¦ĆĻ▓ī ļÉśņ¢┤ ļŗżļźĖ ņĢö ĒÖśņ×Éļ│┤ļŗż ĒśĖĒØĪĻĖ░ Ļ┤Ćļ”¼ņŚÉ ĒŖ╣ļ│äĒĢ£ ņŻ╝ņØśļź╝ ņÜöĒĢ£ļŗż.
1) ĒÅÉņćäĒśĖĒØĪĒÜīļĪ£ĒÖśĻĖ░(closed circuit ventilation)
COVID-19 ņāüĒÖ®ņŚÉņä£ ĒÅÉņćäĒśĖĒØĪĒÜīļĪ£ĒÖśĻĖ░Ļ░Ć ļ░öņØ┤ļ¤¼ņŖż ņĀäĒīīļź╝ ļ¦ēļŖöļŹ░ ĒÜ©Ļ│╝ņĀüņ£╝ļĪ£ ņØ┤ņÜ®ļÉĀ ņłś ņ׳ļŗż. ņØ┤ Ļ▓ĮņÜ░ ņ╗żĒöä(cuff)Ļ░Ć ņ׳ļŖö ĻĖ░Ļ┤ĆĒŖ£ļĖīļź╝ ņé¼ņÜ®ĒĢ┤ņĢ╝ ĒĢ£ļŗż. ĒØĪņØĖņØ┤ ĒĢäņÜöĒĢĀ ļĢīļŖö ĒÅÉņćäĒśĢ ĒØĪņØĖĻĖ░(in-line suction device)ļź╝ ņé¼ņÜ®ĒĢ┤ņĢ╝ ĒĢśļ®░, nebulizerļŖö Ļ░ĆļŖźĒĢ£ ņĄ£ņåīĒÖöĒĢ£ļŗż.
2) ņŚ┤ņŖĄļÅäĻĄÉĒÖśĻĖ░(heat moisture exchange unit, HME)
HMEļŖö ņŚÉņ¢┤ļĪ£ņĪĖņØś ļ░£ņāØņØä ĒÜ©Ļ│╝ņĀüņ£╝ļĪ£ ņżäņŚ¼ņŻ╝ļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ņ£╝ļ®░, ņĄ£ĻĘ╝ ĒøäļæÉņĀłņĀ£ņłĀņØä ļ░øņØĆ ĒÖśņ×ÉļōżņØä ņ£äĒĢ┤ Ļ░£ļ░£ļÉ£ Provox┬« Micron HMEŌäóĻ│╝ Ļ░ÖņØĆ HMEļŖö ļ░öņØ┤ļ¤¼ņŖżļź╝ ņĢĮ 99%ņĀĢļÅä Ļ▒Ėļ¤¼ņżĆļŗżĻ│Ā ĒĢ£ļŗż. 22) ņØ┤ļŖö ņŚ░Ļ▓░ļŗ©ņ×Éļź╝ ņé¼ņÜ®ĒĢĀ Ļ▓ĮņÜ░ ĻĖ░Ļ┤ĆĒŖ£ļĖīņŚÉļÅä ņé¼ņÜ®ņØ┤ Ļ░ĆļŖźĒĢśļŗż. HMEļź╝ ņé¼ņÜ®ĒĢĀ ļĢīļÅä ņØĖļæÉņÖĆ ļ╣äĻ░Ģņ£╝ļĪ£ņØś Ļ│ĄĻĖ░ĒØÉļ”äņØ┤ ņ£ĀņČ£ļÉśļŖö Ļ▓āņØä ļ░®ņ¦ĆĒĢśĻĖ░ ņ£äĒĢ┤ ņ╗żĒöäĻ░Ć ņ׳ļŖö ĻĖ░Ļ┤ĆĒŖ£ļĖīļź╝ ņé¼ņÜ®ĒĢśļŖö Ļ▓āņØ┤ ņóŗĻ▓Āļŗż. 22)
3) Ļ░£ņØĖļ│┤ĒśĖņןļ╣ä(PPE)
COVID-19Ļ░Ć ĒÖĢņ¦äļÉ£ ļæÉĻ▓ĮļČĆņĢö ĒÖśņ×Éļź╝ ņ¦äņ░░ĒĢśļŖö ņØśļŻīņ¦äņØĆ ņĄ£ņåīĒĢ£ N95 ļ¦łņŖżĒü¼, ņĢłļ®┤ ļ│┤ĒśĖĻĄ¼, Ļ░ĆņÜ┤, ĻĖĆļ¤¼ļĖīļź╝ ĒĢŁņāü ņ░®ņÜ®ĒĢ┤ņĢ╝ ĒĢ£ļŗż. ļ¼┤ņ”ØņāüņØ┤ļéś ņØīņä▒ņØĖ ĒÖśņ×ÉņØś Ļ▓ĮņÜ░ ņØ╝ļ░ś ņłśņłĀņÜ® ļ¦łņŖżĒü¼ļź╝ ņé¼ņÜ®ĒĢĀ ņłś ņ׳ņ¦Ćļ¦ī, ņØ┤ Ļ▓ĮņÜ░ņŚÉļÅä ņĢłļ®┤ ļ│┤ĒśĖĻĄ¼, Ļ░ĆņÜ┤, ĻĖĆļ¤¼ļĖīļź╝ ļ│æņŗżņŚÉņä£ ĒĢŁņāü ņ░®ņÜ®ĒĢ┤ņĢ╝ ĒĢ£ļŗż. ĻĘĖļ¤¼ļéś ņØīņĢĢņØä ņØ┤ņÜ®ĒĢ£ ņäØņģśņØ┤ļéś ĒŖ£ļĖī ĻĄÉĒÖś ļō▒ ņ¢┤ļ¢ĀĒĢ£ ņóģļźśļØ╝ļÅä ņŗ£ņłĀņØ┤ ĒĢäņÜöĒĢśļŗżļ®┤, COVID-19 ņ¢æņä▒/ņØīņä▒ ņŚ¼ļČĆņÖĆ Ļ┤ĆĻ│äņŚåņØ┤ ĒĢŁņāü N95 ļ¦łņŖżĒü¼ļź╝ ņ░®ņÜ®ĒĢśļŖö Ļ▓āņØ┤ ņóŗĻ▓Āļŗż. 22,23)
ĒÖśņ×ÉņØś Ļ▓ĮņÜ░ņŚÉļÅä COVID-19 ņ¢æņä▒ņØ┤Ļ▒░ļéś Ļ▓Ćņé¼Ļ░Ć ņ¦äĒ¢ē ņżæņØĖ ĒÖśņ×ÉļŖö ĻĖ░Ļ┤ĆņĀłĻ░£ņ░ĮņØś ņ£Āļ¼┤ņÖĆ Ļ┤ĆĻ│äņŚåņØ┤ ņłśņłĀļ¦łņŖżĒü¼ļź╝ ļ░śļō£ņŗ£ ņ░®ņÜ®ĒĢ┤ņĢ╝ ĒĢśļ®░, ņØīņä▒ņØĖ ĒÖśņ×ÉļØ╝ļÅä ļ®┤ņŚŁņØ┤ ļ¢©ņ¢┤ņĀĖ ņ׳Ļ▒░ļéś, ĒĢŁņĢö ļ░®ņé¼ņäĀ ņ╣śļŻīļź╝ ļ░øņØĆ ĒÖśņ×É, ņĄ£ĻĘ╝ 1ļģä ņØ┤ļé┤ņŚÉ ņØ┤ņŗØņłśņłĀņØä ļ░øņØĆ ĒÖśņ×ÉļōżļÅä ļ¦łņŖżĒü¼ļź╝ ņ░®ņÜ®ĒĢśļŖö Ļ▓āņØ┤ ĒĢäņÜöĒĢśļŗż. 22)
4) Ļ░£ņØĖņ£äņāØ
ļ░öņØ┤ļ¤¼ņŖż ņĀäĒīī ļ░®ņ¦ĆņŚÉ ņåÉ ņ£äņāØņØĆ ņżæņÜöĒĢśĻ│Ā ĒÖĢņŗżĒĢ£ ļ░®ļ▓Ģ ņżæņØś ĒĢśļéśņØ┤ļ®░, ĻĖ░Ļ┤Ć ņĀłĻ░£ņ░ĮņØä Ļ░Ćņ¦ä ĒÖśņ×ÉļōżņØĆ ĒŖ£ļĖīļéś ņĀłĻ░£ņ░ĮņØä ļ¦īņ¦ł ļĢīļ¦łļŗż ņåÉ ņ£äņāØņØä ņ▓ĀņĀĆĒ׳ ĒĢ┤ņĢ╝ ĒĢ£ļŗż. ņØĖĻ│ĄĒøäļæÉņןņ╣śļź╝ ņé¼ņÜ®ĒĢśļŖö ĒÖśņ×ÉļŖö ņןņ╣śļź╝ ņ▓ŁĻ▓░ĒĢśĻ▓ī ņ£Āņ¦ĆĒĢśĻĖ░ ņ£äĒĢ┤ ņłśņŗ£ļĪ£ ļŗ”ņĢäņŻ╝ļŖö Ļ▓āņØ┤ ĒĢäņÜöĒĢśļŗż. 22)
5) ņłĀĻĖ░ņØś ņĄ£ņåīĒÖö
Ļ░ÉņŚ╝ņØ┤ ņÜ░ļĀżļÉśļŖö ĒÖśņ×ÉņŚÉĻ▓ī ņĀĢĻĖ░ņĀüņØĖ ĒŖ£ļĖī ĻĄÉĒÖśņØ┤ļéś ProvoxņÖĆ Ļ░ÖņØĆ ļ░£ņä▒ņØä ņ£äĒĢ£ ņןņ╣śņØś ĻĄÉĒÖśņØĆ ņŚ░ĻĖ░ĒĢśļŖö Ļ▓āņØ┤ ĒĢäņÜöĒĢśļ®░, ĻĖ░Ļ┤Ć-ņŗØļÅäļŻ©ņØś ĒŚÉĻ▒░ņøīņ¦ÉņØ┤ļéś ņāłļŖö Ļ▓āņØĆ ņØ╝ņŗ£ņĀüņØĖ ļ¦łĻ░£ļź╝ ņé¼ņÜ®ĒĢśĻ▒░ļéś ņĀÉļÅäĻ░Ć ņ׳ļŖö ņŚ░Ļ│Ā ļō▒ņ£╝ļĪ£ ņØ╝ņŗ£ņĀüņ£╝ļĪ£ ņ▓śņ╣śĒĢ┤ ļ│╝ ņłś ņ׳ļŗż. ļśÉĒĢ£ ļČłĒĢäņÜöĒĢ£ ņÖĖļל ļ░®ļ¼Ė ņØ╝ņĀĢ ļśÉĒĢ£ ņżäņØ┤Ļ▒░ļéś ĒĢ£ņŗ£ņĀüņ£╝ļĪ£ ĒŚłņÜ®ļÉ£ ņ£ĀņäĀ ņŚ░ļØĮņØä ĒåĄĒĢ┤ ņ¦äĒ¢ēĒĢśļŖö Ļ▓āņØä Ļ│ĀļĀżĒĢ┤ļ│╝ ņłś ņ׳ļŗż. 24)
6) SARS-CoV-2 ņŖżĒü¼ļ”¼ļŗØ
ĒÖśņ×É Ļ░£Ļ░£ņØĖļ│ä, ļ│æņøÉļ│ä, ņ¦ĆņŚŁļ│ä ĒŖ╣ņä▒ņØä Ļ│ĀļĀżĒĢśņŚ¼ Ļ▓░ņĀĢĒĢ┤ņĢ╝ ĒĢĀ Ļ▓āņØ┤ļéś, ņ£äĒŚśļźĀņØä Ļ│ĀļĀżĒĢśņśĆņØä ļĢī, ĻĖ░Ļ┤ĆņĀłĻ░£ņłĀņØ┤ļéś ĒøäļæÉ ņĀä ņĀłņĀ£ņłĀņØ┤ ņśłņĀĢļÉ£ ļ¬©ļōĀ ĒÖśņ×ÉņŚÉņä£ ļ░öņØ┤ļ¤¼ņŖż ņŖżĒü¼ļ”¼ļŗØņØ┤ ĒĢäņÜöĒĢśļŗż. ļśÉĒĢ£ ĻĖ░Ļ┤Ć ņĀłĻ░£ņ░ĮņØ┤ ņ׳ļŖö ĒÖśņ×ÉĻ░Ć ņ×ģņøÉņØä ĒĢĀ Ļ▓ĮņÜ░ņŚÉļÅä ņ×ģņøÉ ņĀä ņŖżĒü¼ļ”¼ļŗØņØä Ļ│ĀļĀżĒĢśļŖö Ļ▓āņØ┤ ņóŗĻ▓Āļŗż. 22,25)
Ļ▓░ļĪĀ
ņĢö ĒÖśņ×ÉļŖö ņØ╝ļ░śņØĖņŚÉ ļ╣äĒĢśņŚ¼ COVID-19ņŚÉ ļīĆĒĢ£ Ļ│Āņ£äĒŚśĻĄ░ņ£╝ļĪ£ ņĀüĻĘ╣ņĀüņØĖ Ļ░Éņŗ£ņÖĆ ļīĆļ╣äĻ░Ć ĒĢäņÜöĒĢśļŗż. ņ¦äļŗ©Ļ│╝ ņ╣śļŻīĻ░Ć COVID-19 ņ£ĀĒ¢ēņ£╝ļĪ£ ņØĖĒĢ┤ ļŖ”ņ¢┤ņ¦ł ņłś ņ׳Ļ│Ā ņØ┤ļŖö ņāØņĪ┤ņ£©Ļ│╝ ņŚ░Ļ▓░ļÉĀ ņłś ņ׳ņ¢┤ ļōØĻ│╝ ņŗżņØä Ļ│ĀļĀżĒĢśņŚ¼ ĒĢ®ļ”¼ņĀüņØĖ ņäĀĒāØņØ┤ ĒĢäņÜöĒĢśņ¦Ćļ¦ī ĒŖ╣Ē׳ ļæÉĻ▓ĮļČĆņŚÉņä£ļŖö ņĀ£ĒĢ£ļÉ£ ĻĘ╝Ļ▒░ļĪ£ ņØĖĒĢ┤ ņ¦Ćņ╣©ņØ┤ ļČĆņĪ▒ĒĢ£ ņŗżņĀĢņØ┤ļŗż. Ēśäņ×¼ COVID-19Ļ░Ć ĒÖĢņ¦äļÉĀ Ļ▓ĮņÜ░ ņ¦äĒ¢ē ņżæņØĖ ĒĢŁņĢöņ╣śļŻīļź╝ ņżæļŗ©ĒĢśĻ│Ā COVID-19 ņ╣śļŻīļź╝ ņäĀĒ¢ēĒĢśļŖö Ļ▓āņ£╝ļĪ£ ĒĢśĻ│Ā ņ׳ņ£╝ļéś, COVID-19 ņ╣śļŻī ļ░Å ņĀäĒīī ļ░®ņ¦ĆņÖĆ ļÅÖņŗ£ņŚÉ ņ¦äļŗ©Ļ│╝ ņ╣śļŻīĻ░Ć ļŖ”ņ¢┤ņ¦Ćņ¦Ć ņĢŖļÅäļĪØ ĒĢśļŖö Ļ▓āņØ┤ ņżæņÜöĒĢĀ Ļ▓āņØ┤ļŗż.
ļæÉĻ▓ĮļČĆņĢöņØś ņ╣śļŻīļŖö ņøÉļ░£ ļČĆņ£äņØś ĒŖ╣ņä▒ņāü ļ©╣Ļ│Ā, ļ¦łņŗ£Ļ│Ā, ņł© ņē¼ļŖö ĻĖ░ļŖźņĀü ņĖĪļ®┤ņŚÉ, ņé¼ĒÜīņĀü, ņŗ¼ļ”¼ņĀü, ļ»ĖņÜ®ņĀü ņĖĪļ®┤ņØ┤ ļŗżņ¢æĒĢśĻ│Ā ļ│ĄĒĢ®ņĀüņ£╝ļĪ£ Ļ┤ĆļĀ©ļÉśņ¢┤ ļ│Ąņ×ĪĒĢśĻ│Ā ļŗżņ¢æĒĢ£ Ļ│ĀļĀżņé¼ĒĢŁņØ┤ ņ׳ņ¢┤, ļŗżĒĢÖņĀ£ņĀü ņĀæĻĘ╝ņØ┤ ĒĢäņÜöĒĢśļŗż. ņØ┤ņŚÉ ļŹöĒĢśņŚ¼, ņĀäļĪĆņŚåņØ┤ COVID-19ļØ╝ļŖö ņāłļĪ£ņÜ┤ ļ│ĆņłśĻ░Ć Ēü░ ņśüĒ¢źņØä ņŻ╝Ļ│Ā ņżæņÜöĒĢ£ Ļ│ĀļĀż ņé¼ĒĢŁņØ┤ ļÉśĻ│Ā ņ׳ņ£╝ļéś, ņāłļĪ£ņÜ┤ ļÅäņĀäĻ│╝ ĒĢ©Ļ╗ś ļæÉĻ▓ĮļČĆņĢö ņ╣śļŻīņÖĆ Ļ┤ĆļĀ©ļÉ£ ļŗżņ¢æĒĢ£ ļČäņĢ╝ņØś ņĀäļ¼ĖĻ░ĆļōżņØ┤ ĒĢ©Ļ╗ś ĒלņØä ĒĢ®ņ╣£ļŗżļ®┤ ļ░śļō£ņŗ£ ĒĢ®ļ”¼ņĀüņØĖ ĻĘ╝Ļ▒░ ņżæņŗ¼ņØś ņāłļĪ£ņÜ┤ ĒĢ┤Ļ▓░ņ▒ģņØ┤ ļéśņś¼ Ļ▓āņ£╝ļĪ£ ĻĖ░ļīĆĒĢśļ®░, Ē¢źĒøä ņ£Āņé¼ĒĢ£ ņŗĀņóģĻ░ÉņŚ╝ļ│æņØś ņ£ĀĒ¢ēņŚÉ ļīĆļ╣äĒĢĀ ņłś ņ׳ņØä Ļ▓āņ£╝ļĪ£ ņāØĻ░üĒĢ£ļŗż.








